ARTÍCULO ORIGINAL
Reimplante ureteral laparoscópico en las lesiones quirúrgicas del uréter inferior
Laparoscopic ureteral reimplantation in surgical injuries of the lower ureter
Yarumi Ochoa Gibert, Tania González León, María Elena Suárez Marcillán, Juan Bautista Olivé, Ena Cecilia Sánchez Hernández
Centro Nacional
de Cirugía de Mínimo Acceso, La Habana. Cuba.
RESUMEN
Introducción:
actualmente existen diferentes variantes de tratamiento para las lesiones quirúrgicas
del uréter inferior (LUI), que incluyen la cirugía abierta y la
de mínima invasión: procedimientos endourológicos y laparoscópicos.
Esta última se introdujo en Cuba por primera vez en el Centro Nacional
de Cirugía de Mínimo Acceso (CNCMA) en el 2003. Objetivo: describir
los resultados de la Reimplantación Ureteral Laparoscópica (RUL)
en el tratamiento de las LUI, en el CNCMA. Método: se seleccionaron
19 pacientes con diagnóstico de LUI, atendidos en el Servicio de Urología
del CNCMA y se les realizó tratamiento con RUL transperitonealextravesical
directa, sin técnica antirreflujo, entre enero de 2003 hasta diciembre
de 2009. Se realizó un estudio descriptivo, prospectivo, longitudinal.
Para el procesamiento y análisis de la información se utilizó
el programa computarizado SPSS. Resultados: la edad promedio fue 38,9
años y predominó el sexo femenino. La cirugía ginecológica
fue la principal causa de las lesiones. La RUL fue factible en el 94,7 % de
los pacientes. Un paciente requirió conversión a cirugía
abierta. El tiempo quirúrgico promedio fue 234 minutos y el sangrado
transoperatorio fue mínimo. No se presentaron complicaciones transoperatorias,
y dos pacientes (10,6%) tuvieron complicaciones postoperatorias relacionadas
con infección urinaria, por causas diferentes. La estancia hospitalaria
promedio fue 4,4 días, con una rápida reincorporación a
la vida social. La técnica quirúrgica fue resolutiva en todos
los casos. Conclusiones: la reimplantación ureteral laparoscópica
es una alternativa de tratamiento factible y resolutiva para las lesiones quirúrgicas
del uréter inferior.
Palabras clave: reimplante ureteral, lesión ureteral, iatrogenia, cirugía laparoscópica.
ABSTRACT
Introduction:
There are different ways of treating surgical lesions of the left lower
ureter (LU), which include open and minimal invasive surgeries: endourologic
and laparoscopic procedures. The latter was introduced in Cuba for the first
time at National Center of Minimal Invasive Surgery (NCMIS). Objectives:
To describe the outcome of laparoscopic ureteral reimplantation (LUR) in
the treatment of LU injuries, at the NCMIS. Methods: 19 patients with
a diagnosis of LUI were selected, based on inclusion criteria, were assisted
in the Urology Department at the NCMIS and were treated with direct extravesical
transperitoneal LUR without anti-reflux technique, between January 2003 and
December 2009. A descriptive, prospective study was carried out. Results:
The average age of the patients studied was 38.9 years and females prevailed.
Gynecological surgery was the main cause of the lesions repaired with this technique.
LUR was feasible in 94.7 % of patients. One patient required conversion to open
surgery. Average operative time was 234 minutes and transoperative bleeding
was minimal. There were no transoperative complications, and two patients (10.6
%) had postoperative complications related to urinary infections, due to different
causes. Average hospital stay was 4.4 days, with a rapid comeback to social
life. The surgical technique was successful in all cases. Conclusions:
Laparoscopic ureteral reimplantation is a feasible and successful alternative
treatment for surgical lesions of the lower ureter.
Key words:
ureteral reimplantation, ureteral lesions, iatrogenic, laparoscopic surgery.
INTRODUCCIÓN
La incidencia de
las lesiones quirúrgicas o iatrogénicas del segmento inferior
del uréter se sitúa en torno al 0,9%. Estas lesiones habitualmente
evolucionan hacia la extravasación de orina dando lugar a la formación
de un urinoma o una fístula ureterovaginal, y a largo plazo se producen
estenosis del uréter.1-4
El reimplante ureteral
(RU) o ureteroneocistostomía se consideró como el procedimiento
de elección para el tratamiento de las LUI debido a su efectividad.1,4,5
Las técnicas endourológicas desarrolladas a partir de la década
de los 80, se consideran hoy como primera opción para el tratamiento
de las iatrogenias del uréter distal.3,4
El RUL fue realizado por primera vez en 1993 por Ehrlich en niños con
alto grado de reflujo vesicoureteral6. El primer caso en adultos fue realizado
por Reddy y Evans.7 La experiencia reportada en el tratamiento de
las LUI, es limitada.8,9
En Cuba la reimplantación ureteral laparoscópica (RUL) comienza a aplicarse por primera vez en el Centro Nacional de Cirugía de Mínimo Acceso (CNCMA) por lo que se realiza una investigación con el objetivo principal de describir sus resultados.
MÉTODO
Se realizó
una investigación retrospectiva de una serie de 19 pacientes operados
mediante RUL entre enero de 2003 y diciembre de 2009, en el CNCMA.
Los criterios clínicos
para contraindicar el RUL que se consideraron fueron el antecedente de radiaciones
pélvicas; procesos oncológicos avanzados; fístulas urinarias
combinadas; antecedentes de intentos de reimplante ureteral previo; antecedentes
de peritonitis urinosa y los pacientes con contraindicación para el abordaje
laparoscópico.
Los pacientes fueron evaluados con ultrasonido renal (US), urografía
excretora, cistoscopia, pielografía retrógrada y/o anterógrada
(en caso de tener nefrostomía). La gammagrafía renal se realizó
ante la sospecha de daño de la función renal por un tiempo prolongado
entre la lesión y el momento en que se evalúa en la institución,
o por la disminución del parénquima renal constatado por US.
Se realizó
el RUL extravesical, mediante abordaje transperitoneal, sin técnica antireflujo.
Se colocó catéter ureteral, sonda uretral y drenaje tubular.
Los pacientes fueron evaluados al alta con: US y urocultivo a las 6 semanas,
3 meses, 6 meses y al año; inicialmente se realizó cistografía
a los 6 meses y al año, práctica que se abandonó cuando
no existían síntomas y el US era normal. Se realizó gammagrafía
renal dinámica con MAG3 para estudio funcional, en los casos en que aumentó
la dilatación de las cavidades renales, evaluada mediante ultrasonidos
(US) con respecto al preoperatorio.
Las variables cuantitativas
se describieron con medidas de tendencia central (media aritmética, moda),
de dispersión (desviación estándar), el intervalo (mayor
y menor longitud de la medida). A las variables cualitativas se les determinó
la frecuencia absoluta y el porcentaje. Para el procesamiento y análisis
de la información se utilizó el programa computarizado SPSS.
RESULTADOS
Predominaron las
mujeres (94,7 %). La edad media fue de 38,9 años con un rango entre 29
y 48 años.
Tenían antecedentes de cirugía ginecológica 17 (89,47 %)
pacientes, 11 (57,89 %) fueron operadas de histerectomía abdominal; cuatro
(21,05 %) por vía laparoscópica y una por vía vaginal.
En dos pacientes la lesión fue secundaria a ureteroscopia para el tratamiento
de litiasis ureteral.
Diez pacientes
(52,63 %) se trataron por estenosis ureteral y nueve (47,36 %) tenían
una fístula ureterovaginal, en el momento del diagnóstico. Se
realizó nefrostomía percutánea, con el objetivo de preservar
la función renal en espera de la realización del RUL, a 12 pacientes
(63,15 %). En todos los pacientes se intentó previamente colocar un catéter
ureteral y fue fallido.
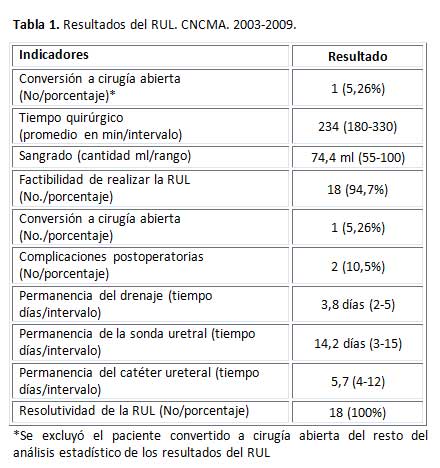
Una paciente requirió
conversión a cirugía abierta convencional para completar la anastomosis
ureterovesical debido a la longitud del segmento ureteral lesionado. El tiempo
quirúrgico promedio fue de 234 minutos, con un intervalo de 180 a 330
minutos y una desviación estándar de 59,9 minutos. El sangrado
transoperatorio osciló entre los 55 y 100 ml, para un promedio de 74,4
ml y una desviación estándar de 16 ml. No se reportaron complicaciones
transoperatorias (tabla 1).
El drenaje peritoneal
se retiró entre los 2 y 5 días del postoperatorio, con un promedio
de permanencia de 3,8 días. Todos los pacientes fueron egresados con
sonda uretral, retirándose la misma a los 14,2 días promedio.
Se colocó catéter JJ en todos los casos, con un tiempo de permanencia
promedio de 5,7 semanas y un rango entre 4 y 12 semanas (tabla 1).
La estancia hospitalaria
promedio fue de 4,4 días, con un intervalo de permanencia de 2 a 5 días.
La reincorporación a la vida social osciló entre los 15-30 días.
En la evolución postoperatoria se produjeron complicaciones en dos pacientes (tabla 1). Una paciente presentó infección del tracto urinario por reflujo relacionado con el catéter JJ, lo que motivó su reingreso. Para su tratamiento se colocó sonda uretral, se indicó hidratación parenteral y se administró antibiótico (Ceftriaxona). La paciente fue egresada nuevamente a las 72 horas del tratamiento y evolucionó satisfactoriamente. Otra paciente evolucionó con cuadros de infección urinaria recurrente después de retirado el catéter JJ, con urocultivos positivos a Escherichia Coli, durante los primeros seis meses de operada, luego de ese tiempo se mantuvo asintomática. En esta paciente se realizó cistografía miccional a los tres meses del postoperatorio que reveló la presencia de un reflujo vésico-ureteral grado IV. Posteriormente el US renal evolutivo no mostró dilatación de las cavidades renales, ni afectación del parénquima renal. Al año se le repitió la cistografía miccional y se constató disminución del grado de reflujo (Grado II), el urocultivo fue negativo y la gammagrafía renal con MAG3 no mostró afectación funcional de la unidad renal afectada.
El RUL fue resolutivo en los 18 pacientes (tabla 1). No hubo necesidad de reintervención, ni fallecidos en la serie.
DISCUSIÓN
Dada la baja incidencia
de las LUI (0,9%), no existe un número significativo de casos con este
diagnóstico en las series reportadas en la literatura.1,10-16
Seideman11 evalúa 45 pacientes con RUL, de ellos 15 con diagnóstico
de LUI en un estudio de 10 años.
La edad de presentación
de las lesiones iatrogénicas del uréter inferior coincide con
la que predomina en la práctica de las intervenciones quirúrgicas
sobre los órganos pelvianos, frecuentes entre la tercera y cuarta décadas
de la vida, con predominio del sexo femenino.4,5
Los reportes han
documentado a la cirugía ginecológica como la causa principal
de estas lesiones. La ureteroscopia se encuentra en la actualidad como segunda
causa de las LUI, lo que se corresponde con los resultados de este estudio.1-4,17-20
En el CNCMA la
nefrostomía percutánea (NPC) previa al RUL, se realiza cuando
existen signos de infección, si resulta importante mejorar las condiciones
locales de las cavidades renales o mejorar estado general del paciente, así
como ante la necesidad de evaluar la función renal antes del procedimiento
quirúrgico definitivo. El empleo de la NPC previa es controversial, hay
autores que abogan por la solución de la lesión sin el uso de
NPC y otros la emplean en casos de dilatación de la unidad renal para
preservar su función.11,17,21,22
Los resultados
de este estudio en cuanto a la conversión a cirugía abierta coinciden
con lo reportado por Ogan en su serie de seis pacientes con una conversión,
mientras que otros autores no reportan ningún caso.10-14,22,23
En la serie solo
se empleó el reimplante directo extravesical sin técnica antirreflujo,
a diferencia de otras series en las que se utilizan dos o más técnicas
quirúrgicas. El Flap de Boari, que requirió la paciente que se
convirtió a cirugía convencional, también ha sido realizado
por vía laparoscópica por otros autores con buenos resultados.10,11,14
-16,22,24
Modi12
reporta un tiempo quirúrgico promedio de 227 minutos en seis pacientes
con diagnóstico de LUI, similar a los resultados de este estudio y Ogan,13
277 minutos con igual número de pacientes.12,23
La principal causa
de los tiempos quirúrgicos prolongados en la cirugía laparoscópica
reconstructiva urológica, se debe a la sutura intracorpórea, que
requiere no solo de experiencia en este tipo de cirugía, sino también
de un largo período de adiestramiento. El entrenamiento del grupo de
trabajo es fundamental en este aspecto. Otros autores confirman esta opinión.25,26
El sangrado transoperatorio
escaso, sin necesidad de requerimientos transfusionales en los pacientes operados,
coincide con los resultados de otros estudios realizados, reflejando de manera
general una de las ventajas de la cirugía mínimamente invasiva.10,12,13,22
En el CNCMA el
régimen de ingreso principal es la corta estancia hospitalaria. El paciente
ingresa el mismo día de la intervención quirúrgica, por
tanto en esta serie la estancia hospitalaria postoperatoria coincide con la
estancia total. Otros autores solo reportan la estancia postoperatoria, con
resultados similares.11-13,23
La rápida
reincorporación a la vida social sin limitaciones ante la realización
de las actividades diarias habituales, reafirma una de las ventajas establecidas
de la cirugía laparoscópica, al disminuir el tiempo de convalecencia.7,27-28
Es importante señalar que en la técnica quirúrgica empleada no se realiza mecanismo antirreflujo, por lo cual el RVU es esperado en la totalidad de los pacientes operados, tal y como lo demuestran Seideman y colaboradores.11
En esta serie se
realizó cistografía miccional a los seis meses, a los primeros
cuatro pacientes operados, encontrando RVU grado I asintomático en tres
y en la paciente sintomática fue grado IV. Por esto se decidió
realizar cistografía miccional solo a aquellos casos en los que se detectara
por US mayor dilatación que antes de la cirugía o si esta apareciera
posterior al tratamiento quirúrgico; o en pacientes con infección
urinaria recurrente sin evidencia de causa obstructiva del tracto urinario.
Esta decisión se basa en que el reflujo persistente en adultos, sin infección
recurrente del tracto urinario, no conlleva al deterioro de la función
renal, y por tanto su diagnóstico no implica tomar una decisión
terapéutica diferente; la simple curiosidad diagnóstica no justifica
su búsqueda sistemática.22,29
La factibilidad
de la creación de un mecanismo antirreflujo laparoscópicamente
fue demostrada por Symons,16 no obstante, su uso es limitado a pacientes
con un adecuado largo del uréter. Seideman11 presentó
una serie en la que no se utiliza técnica antirreflujo. Esto requiere
de menos sutura intracorpórea y por tanto, posibilita la disminución
del tiempo quirúrgico11. Está demostrado que las técnicas
refluyentes no aumentan las complicaciones relacionadas con el reflujo vesicoureteral
en los adultos.10,11,16,24
La factibilidad
y resolutividad de esta técnica quirúrgica, están relacionadas
con el conocimiento de la anatomía, la experiencia acumulada por los
grupos de trabajo y sobre todo en el dominio de la sutura intracorpórea.
El acceso laparoscópico
permite la movilización ureteral, renal y vesical a través de
los mismos puertos de trabajo garantizando así la anastomosis ureterovesical
libre de tensión. La magnificación de la imagen permite la disección
ureteral conservando su vascularización evitando la isquemia ureteral
y sus complicaciones. Esos detalles propician los buenos resultados obtenidos
en este estudio y en los realizados por otros autores.10-14,22-24
Las tablas 2 y 3 muestran las comparaciones de nuestros resultados con los de otras series.
El reimplante ureteral laparoscópico puede considerarse, en casos seleccionados, una alternativa para el tratamiento de las lesiones quirúrgicas de uréter inferior con una adecuada resolutividad y seguridad.
BIBLIOGRAFÍA
1. Burks FN, Santucci
RA. Management of iatrogenic
ureteral injury. Ther Adv Urol. 2014 Jun; 6(3): 115-24.
2. Roa Saavedra
X, Guzman Chaves F. Lesiones
ureterales iatrogénicas. Revisión de una serie de casos en el
Hospital Militar. Rev Urol Colomb. 2009; XVIII (2): 75-80.
3. Wang CJ, Lin
VC, Huang CY.
Endoluminal release of ureteral ligature after hysterectomy. J Formos Med
Assoc. 2014 [Epub ahead of print] [PubMed]
4. Galmes I, Zapardiel
I, Bajo JM. Fistula Genito-Urinarias. Lesiones ureterales. En: Bajo Arenas JM,
Lailla Vicens JM, Xercavins Montosa J, editores. Fundamentos de Ginecología.
Madrid: SEGO; 2009. p. 219-245.
5. Osorio Acosta
VA. Fístulas ureterogenitales. En: Remedios Hernández ME, editor.
Fístulas urinarias. La Habana: ECIMED; 2006. p. 71-98.
6. Stolzenburg
JU, Katsakiori PF, Liatsikos EN. Role
of laparoscopy for reconstructive urology. Curr Opin Urol. 2006 Nov; 16(6):413-8.
7. Varkarakis JM,
Kavoussi LR. Laparoscopic ureteral reconstructive surgery. En: Smith AD, editor.
Smith´s Textbook o Endourology. 2nd ed. London: BC Decker Inc; 2006. p.
555-65.
8. Samarasekera
D1, Stein RJ. Robotic-assisted
laparoscopic approaches to the ureter: Pyeloplasty and ureteral reimplantation.
Indian J Urol. 2014 Jul; 30(3):293-9.
9. Grimsby GM,
Dwyer ME, Jacobs MA, Ost MC, Schneck FX, Cannon GM, et al. Multi-institutional
review of outcomes of robot-assisted laparoscopic extravesical ureteral reimplantation.
J Urol [Internet]. 2015 [citado 30 de junio de 2015];193(5):1791-5.
10. Gözen
AS, Cresswell J, Canda AE, Ganta S, Rassweiler J, Teber D.
Laparoscopic ureteral reimplantation: prospective evaluation of medium-term
results and current developments. World J Urol. 2010; 28(2):221-6.
11.
Seideman CA, Huckabay C, Smith KD, Permpongkosol S, Nadjafi-Semnani M, Lee BR,
et al. Laparoscopic
ureteral reimplantation. Technique and outcomes. J Urol. 2009; 181(4):1742-46.
12. Wenske S, Olsson
CA, Benson MC. Outcomes
of distal ureteral reconstruction through reimplantation with psoas hitch, Boari
flap, or ureteroneocystostomy for benign or malignant ureteral obstruction or
injury. Urology. 2013; 82(1):231-6 2.
13. Modi P, Goel
R, Dodiya SL. Laparoscopic
ureteroneocystostomy for distal ureteral injuries. Urology. 2005; 66(4):751-53.
14. Permpongkosol
S, Bella AJ, Tantarawongsa U, Stoller ML. Laparoscopic
extravesical ureteral reimplantation for iatrogenic distal ureteral strictures.
J Med Assoc Thai. 2009; 92(10):1380-6.
15. Castillo O,
Díaz M, Vitagliano G, Sánchez-Salas R, Vidal I, Pinto I. Reparación
de lesiones ureterales distales con el Flap de Boari laparoscópico: experiencia
en 13 casos. Rev Chil Cir. 2008; 60(3):226-30.
16. Symons S, Kurien
A, Desai M.
Laparoscopic ureteral reimplantation: a single center experience and literature
review. J Endourol. 2009; 23(2):269-74.
17. Koukuras D,
Petsas T, Liatsikos E, Kallidonis P, Sdralis E, Adonakis G, et al. Percutaneus
minimally invasive management of iatrogenic ureteral injuries. J Endourol.
2010; 24:1-7.
18. Dwyer PL. Urinary
tract injury: medical negligence or unavoidable complication. Int Urogynecol
J. 2010; 21:903-10.
19. Klap J, Phé
V, Chartier-Kastler E, Mozer P, Bitker MO, Roupret M. Aetiology
and management of iatrogenic injury of the ureter: a review. Prog Urol.
2012; 22(15):913-9.
20. Corcoran AT,
Smaldone MC, Ricchiuti DD, Averch TD. Management
of benign ureteral strictures in the endoscopic era. J Endourol. 2009; 23(11):1909-12.
21. Kerkebe R,
Bertrán MA, Bengió RG, Gorostiaga H. Lesiones
ureterales en la cirugía ginecológica. Rev Chil Urol. 2006;
71(1):37-40.
22. Becker S, Fehm T, Rothmund R, Gardanis K, Hornung R, Zubke W et al. Complications in laparoscopic gynecologic oncology. Gynecol Surg. 2009. 6 (Suppl 1):S127-S208. DOI 10.1007/s10397-009-0519-x.
23. Puntambekar
S, Palep RJ, Gurjar AM, Sathe RM, Talaulikar AG, Agarwal GA, et al.
Laparoscopic ureteroneocystostomy with psoas hitch. J Minim Invasive Gynecol.
2006; 13(4):302-5.
24. Golab A, Slojewski
M, Sikorski A. Simplified
laparoscopic technique for the treatment of long distal ureteral stenosis.
Wideochir Inne Tech Malo Inwazyjne. 2013; 8(4):346-51.
25. Williams SK,
Leveillee RJ. Expanding
the horizons:Robot assisted reconstructive surgery of the distal uréter.
J Endourol. 2009; 23(3):457-61.
26. Do M, Kallidonis
P, Qazi H, Liatzikos E, Thi P, Dietel A, et al. Robotic-assisted
technique for Boari flap ureteral reimplantation: is the robotic-assistance
beneficial? J Endourol. 2014 Jun; 28(6):679-85.
27. Nuñez
Mora C, Cansino Alcaide R, Alonso Gregorio S, Martinez Piñeiro LL, De
la Peña Barthel J. Enterocistoplastia
de ampliación laparoscópica: experiencia inicial. Actas Urol
Esp. 2007; 31(1): 17-22.
28. Gónzalez
León T. Cirugía laparoscópica urológica. En: Iturralde
Codina AR, Gónzalez León T, Castillo Rodríguez M. Cirugía
urológica de mínimo acceso. La Habana: ECIMED; 2010. p. 81-105.
29. García Ortells D, González-Chamorro F, Fernández Fernández E, De Palacio España A. Reflujo vesicoureteral en el adulto. Arch Esp Urol. 2008; 61(2):341-48.
Recibido: 03-11-2014
Aceptado: 17-06-2015
Correspondencia:
Tania
González León Centro
Nacional de Cirugía de Mínimo Acceso. La Habana, Cuba. Correo
electrónico: tania@cce.sld.cu