ARÍCULO DE REVISIÓN
Embolización selectiva de arterias renales como tratamiento alternativo de la fístula arteriovenosa posnefrolitotomía percutánea
Selective renal artery embolization as alternative treatment of arteriovenous fistula after percutaneous nephrolitotomy
Juan Emilio
Rodríguez Linares, Boris Luis Torres Cuevas, Diego Alejandro Tole Trujillo
Hospital Clínico Quirúrgico Hermanos Ameijeiras, La Habana. Cuba.
RESUMEN
Introducción:
las fístulas arterio-venosas renales constituyen una entidad poco común
en la práctica urológica. Pueden clasificarse, según su
origen, en adquiridas y no adquiridas, y son las primeras la variedad más
frecuente. Objetivo: exponer el tratamiento embolizante en las fistulas
arterio-venosas renales como alternativa al tratamiento quirúrgico convencional.
Método: mediante cateterismo selectivo de las arterias renales
se embolizan los vasos que intervienen en la fístula arteriovenosa. Resultados:
se logra ocluir la fistula, desapareciendo así la sintomatología
del paciente, con preservación del riñón afectado. Conclusiones:
la embolización selectiva de las arterias renales resulta una alternativa
efectiva en los pacientes con fístulas arterio-venosas traumáticas
y las complicaciones post-embolización son muy raras.
Palabras clave: fístula arteriovenosa, nefrolitotomía percutánea, embolización, arteria renal.
ABSTRACT
Introduction:
The arteriovenous fistulas constitute an uncommon entity in the urological practice.
They can be classified according to their origin, in acquire and not acquired,
and they are the first one, the variety must frequent. Objective: To
expose the embolization treatment of arteriovenous fistula as a viable alternative
to conventional surgical treatment. Method: Doing selective catheterization
of the renal artery, total occlusion of the vessels which participates in the
fistula is made. Results: Total occlusion of the fistula, disappearance
of the symptoms referred by the patient and damage kidney preservation. Conclusions:
Selective renal artery embolization results a viable alternative in patients
with traumatic arterio-venous fistula and complications are rare.
Key words: arteriovenous fístula, percutáneous nephrolitotomy, embolization, renal artery.
INTRODUCCIÓN
En la actualidad,
la medicina moderna no solo exige el uso de los medios imagenológicos
con fines diagnósticos, sino además, con objetivos terapéuticos.
Los procederes
imagenológicos han experimentado un desarrollo vertiginoso en los últimos
años y de modo paralelo las técnicas de intervencionismo, tanto
invasivas como mínimamente invasivas, que se realizan conjuntamente con
los mismos.1,2
El desarrollo de
técnicas endovasculares ha permitido el tratamiento de fístulas
arterio-venosas renales (FAVR) de forma conservadora y exitosa mediante embolización
transcatéter.3 El propósito, en el manejo de pacientes
sintomáticos, es la oclusión completa de la FAVR, con la preservación
del tejido renal, y las técnicas de embolización endovasculares
hacen posible el tratamiento eficaz de las mismas con una mínima pérdida
del parénquima renal.4
Factores tales
como el desarrollo de nuevos materiales embolizantes, los avances técnicos
radiológicos y el incremento de la experiencia adquirida y acumulada,
hacen que los procederes endovasculares constituyan, aunque jóvenes aun,
un procedimiento seguro y efectivo dentro del arsenal terapéutico de
lo que en la actualidad se conoce como cirugía mínimamente invasiva.
Tal es el caso del uso del intervencionismo vascular en el tratamiento de la
FAVR como complicación urológica de la nefrolitotomía percutánea,
mediante la embolización transcatéter a nivel del sitio del trauma
vascular.5
Epidemiologia
Desde el punto
de vista epidemiológico, la FAVR constituye una entidad nosológica
poco frecuente en la práctica urológica. Puede clasificarse, según
su origen, en congénita o no adquiridas y adquirida, esta última
constituye el tipo más frecuente y explica 70 a 75 % de los casos. Respecto
de la edad de aparición de esta afección, el promedio se encuentra
en la cuarta década de la vida, con un rango que va desde los 21 hasta
los 68 años. El sexo predominante es el femenino, con 75 %. La afección
ocurre en 60 % de los casos en el riñón derecho, localizándose
en el polo superior en 40 a 45 % de los casos, en la porción media en
25 a 30 % y en el polo inferior en 20 a 25 %.6,7
En dependencia
de los factores etiológicos, las fístulas adquiridas pueden ser
traumáticas, iatrogénicas, espontáneas o inflamatorias.
Los traumatismos, tanto cerrados como penetrantes por arma blanca o de fuego,
pueden ser causa de FAVR si involucran al riñón. Su incidencia,
en el contexto de FAVR, es de 10 a 15 %. Las secundarias a heridas penetrantes
son las más frecuentes.8,9
Las características
clínicas de la FAVR dependerán de:
Se manifiestan
por hematuria, soplo intrabdominal, insuficiencia cardiaca, insuficiencia renal.10
El tiempo de aparición de los síntomas de la fístula, a
partir del momento de su inicio, es variable, particularmente en el caso de
fístulas adquiridas. La hematuria se presenta en aproximadamente un tercio
de los casos, llegando a producir en ocasiones anemia.11
Los episodios de
hematuria masiva pueden dar origen a cuadros de dolor tipo cólico, que
son consecuencia del paso o enclavamiento de coágulos en el uréter,
estos pueden ser causa también de taponamiento vesical.12
El diagnóstico se sospecha basado en los síntomas, tanto urológicos
como cardiovasculares, así como por los antecedentes y hallazgos de la
exploración física, y se confirma con los estudios de imagen.6
Estudios Imagenológicos
La pielografía
intravenosa puede revelar hallazgos en casi la mitad de los casos con FAVR.
Una disminución o ausencia de la función en un segmento renal,
incluso una ausencia de la función renal, un defecto de repleción
pélvico o en cálices renales, por coágulos o por la propia
fístula, o una deformación calicial distal al lugar de la fístula,
constituyen algunos de los signos radiológicos más frecuentemente
observados.7,13,14
En el estudio ecográfico
convencional, las fístulas pseudoaneurismáticas pueden aparecer
como imágenes de aspecto quístico y requieren de la técnica
Doppler para poder confirmar la presencia de lesiones sospechosas.16
La ecografía Doppler es de gran ayuda en la investigación, cuando
se sospecha la presencia de una FAVR.
También
ha demostrado su utilidad en los controles evolutivos de fístulas ya
diagnosticadas. Servirá para localizar las fístulas y para determinar
su tamaño y los fenómenos hemodinámicos que las acompañan.
La exploración puede optimizarse si se realiza auxiliada con el Doppler
color, ya que este mostrará, de manera más fidedigna, áreas
de flujo aumentado o anómalo; esto puede demostrarse gráficamente
como áreas de flujo de alta velocidad, siempre que se disminuya la sensibilidad
global del color y se aumente el límite de velocidad máxima, de
esta forma se eliminaran los vasos renales no patológicos y aparecen
los vasos renales patológicos.15 Cuando existe un flujo muy
desorganizado en el interior de la fístula se crean turbulencias y pueden
observarse señales de color en el tejido circundante a la misma. Este
sería el equivalente ecográfico al soplo abdominal audible.16
El ultrasonido
con dúplex Doppler puede identificar una onda arterializada en la vena
de drenaje, ondas arteriales de baja pulsatilidad, con velocidad de flujo aumentada
en diástole (disminución de resistencias periféricas),
un aumento en los índices de flujo global de la arteria aferente a la
fístula (por la baja resistencia en esta) o un flujo pulsátil
en zonas anecoicas en caso de dilataciones aneurismáticas.16
La tomografía
computarizada (TC) dinámica con inyección de contraste en bolo,
permite visualizar con nitidez las principales arterias y ramas de las FAVR,
así como los cambios del flujo sanguíneo, que pueden sugerir el
diagnóstico.17
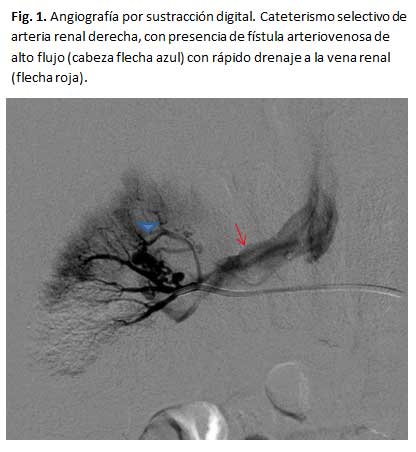
La arteriografía
por sustracción digital (ASD) renal selectiva es el método más
preciso para esclarecer los diferentes tipos de FAVR y constituye un medio eficaz
e insustituible frente a las diferentes opciones diagnósticas y terapéuticas.
Ella confirma la presencia de una fístula, la ubica, muestra su tamaño,
su composición y el estado del sistema arterial aferente y el venoso
eferente. También informa acerca de la morfología aórtica
y sobre la función y vascularización del riñón contralateral.18
La ASD realiza
procedimientos con menor volumen de contraste, y permite la realización
de estudios de perfusión (menos riesgo) por vía venosa y la posibilidad
de realizar procederes terapéuticos en el transcurso de la exploración.18
Los criterios angiográficos
sirven para distinguir las lesiones congénitas de las adquiridas. Las
FAVR congénitas se reconocen por su configuración cirsoide, semejante
a varices (canales vasculares tortuosos, espiroideos y agrupados en cúmulos),
y las comunicaciones múltiples entre la arteria renal principal o segmentaria
y las venas renales. Esta configuración coincide con la de fístulas
arteriovenosas congénitas, en otros territorios anatómicos. Entre
las lesiones no adquiridas existen algunas con morfología angiográfica
diferente, comunicaciones únicas y cavernosas o pseudoaneurismáticas,
las llamadas fístulas no adquiridas idiopáticas (o no congénitas)
ya comentadas anteriormente.18
Las lesiones adquiridas
suelen ser comunicaciones únicas entre una arteria y una vena, generalmente
aumentadas de tamaño, observándose un rápido paso de contraste
y aspecto cavernoso o pseudoaneurismático. La visualización precoz
de la vena renal es un signo patognomónico y la de la vena cava inferior
es un signo adicional, por lo general en fístulas de alto flujo. La vascularización
del parénquima vecino a las fístulas de gran tamaño, suele
hallarse disminuida.18
En ocasiones puede
resultar difícil distinguir, en la angiografía, entre una malformación
arteriovenosa múltiple y un carcinoma renal muy vascularizado, ya que
en ambos pueden apreciarse vasos anchos y tortuosos con cortocircuitos hacia
el sistema venoso.18
Los criterios para realizar una embolización incluyen:18
La modalidad de
tratamiento a seguir con las FAVR depende de la severidad de los síntomas
y de su etiología. Así pues, en los casos de corto tiempo de duración
y pequeño tamaño, asintomáticas u oligosintomáticas,
el mejor tratamiento inicial es el conservador y expectante, con controles periódicos.
La actitud expectante es recomendada por la experiencia clínica que existe
al respecto. Se ha demostrado que, un gran número de estas fístulas
(alrededor 90 %), se resuelven de forma espontánea, entre dos y 24 meses.
El seguimiento se puede llevar a cabo con eco-Doppler.6,7,11,19
La intervención terapéutica está indicada en:
TRATAMIENTO
Existen dos opciones
de tratamiento: el quirúrgico (nefrectomía parcial o total) y
el de mínima invasión, en la forma de embolización de la
fístula mediante cateterismo arterial.6
El primer reporte de embolización arterial para el control de una hemorragia en una fístula renal se realizó en 1973.
Las técnicas
de radiología intervencionista, como embolización súperselectiva,
han emergido como un recurso eficaz para el tratamiento de algunas lesiones
renales.18
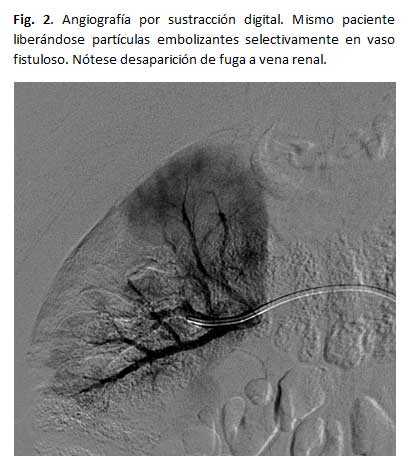
Mediante el cateterismo
selectivo de la arteria segmentaria que nutre la fístula, se inyectan
agentes que consiguen una oclusión permanente de la comunicación
arteriovenosa.19
Existen múltiples
agentes embolizantes:20-23
En dependencia
al diagnóstico del caso, se utilizan unos u otros, ya que algunos son
reabsorbibles y otros permanentes.6
El éxito
del tratamiento endovascular depende de la técnica de cateterismo y del
material empleado. La elección del material embolizante es importante
para lograr un buen resultado y su elección dependerá del estado
y características de cada paciente.24
La embolización
arterial está dirigida al tratamiento de las FAVR sintomáticas,
cuyo tamaño no sea excesivo, es decir, con un débito moderado
y que afecte a vasos pequeños y de mediano calibre. En tales circunstancias
se considera la embolización como el tratamiento de elección.6,7,11,18,19
Entre las complicaciones
de la embolización, propias del procedimiento, se citan:
La técnica
de embolización tiene las ventajas de evitar la agresión que supone
la cirugía y minimiza el daño parenquimatoso renal, con un bajo
riesgo de complicaciones. Además, el poder limitar la isquemia del parénquima
renal a la zona vascularizada por la arteria afectada por la FAV, gracias al
cateterismo superselectivo, adquiere una especial significación en aquellos
casos en los que la misma se asocia a insuficiencia renal, como sucede en la
mayoría de los pacientes sometidos a biopsia renal percutánea,
o a un riñón único funcionante, como es el caso del riñón
trasplantando que se biopsia, en estos es necesario conservar la mayor cantidad
posible de parénquima renal funcionante. Estudios realizados mediante
arteriografías selectivas postembolización han demostrado que
la pérdida de volumen renal es menor de 30 %.25
Frente a la nefrectomía
total o parcial, la técnica de intervención con embolización
endovascular cada vez gana más adeptos, debido a su efectividad y rapidez,
a la preservación de tejido que proporciona y al impacto positivo que
tiene en la morbilidad y mortalidad. Incluso pacientes con lesiones renovasculares
severas y gran destrucción renal pueden ser tratados sin cirugía
con técnica de embolización, con una excelente oportunidad de
conservar una máxima cantidad de parénquima renal funcionante.26

BIBLIOGRAFÍA
1. Mansueto G,
D'Onofrio M, Minniti S, Ferrara RM, Procacci C. Therapeutic
embolization of idiopathic renal arteriovenous fistula using the "stop-flow"
technique. J EndovascTher. 2001;8:210-5.
2. Dönmez
FY, Co?kun M, Uyu?ur A, Hunca C, Tutar NU, Ba?aran C, et-al. Noninvasive
imaging findings of idiopathic renal arteriovenous fistula. Diagn Interv
Radiol. 2009;14:103-5.
3. Giavroglou CE,
Farmakis TM, Kiskinis D.
Idiopathic renal arteriovenous fistula treated by transcatheter embolization.
Acta Radiol. 2005;46:368-70.
4. Jinga B, Dorobat
S, Youssef G.B, Radavoi B, Braticevici, F. Filipoiu, et-al. Trasarterial
embolization of renal vascular lesion after percutaneous nephrolithotomy.
Balgradean Chirurgia. 2013;108:521-29.
5. Neave Sánchez
EA, Castellanos Hernández H, Hernández Fraga H, Bernal García
R, Xochipiltecatl Muñoz DJ, Castillo-de Lira HH.
Fístula arteriovenosa renal postraumática. Rev Mex Urol. 2010;70(2):127-30.
6. Calahorra FL,
Díaz GR, Vázquez BS. Fístulas arteriovenosas renales. Clín
Urol de la Complutense. 1992;1:577-96.
7. Saladie RJ,
Areal CJ. Concepto,
clínica y diagnóstico de las fístulas renales arteriovenosas
congénitas y adquiridas. Clín Urol de la Complutense. 1998;6:121-130.
8. Somani BK, Nabi
G, Thorpe P, McClinton S. Endovascular
control of haemorrhagic urological emergencies: an observational study.
BMC Urol. 2006;6:27.
9. Summerton D,
Kitrey N, Lumen N, Serafetinidis E, Djakovic N. EAU
guidelines oniatrogenic trauma. Eur Urol. 2012; 62(4):628-39.
10. Mavili E, Dönmez
H, Özcan N, Demirta? A. Transarterial
embolization for renal arterial bleeding. Diagn Interv Radiol. 2009;15:143-47.
11. Gómez
PA, Chicharro MA, Bonilla PR.
Fístula arteriovenosa renal postraumática. Tratamiento conservador
con embolización supraselectiva. Arch Esp Urol. 2002;55(8):949-52.
12. Sarria OL,
Ariño GI, Ibáñez MM. Fístulas arteriovenosas postraumáticas:
a propósito de 4 casos. Angiolog. 1992;4(2):52-55.
13. Bauer SB, Walsh
PC, Retik AB, Vaughan ED, Wein AJ. Anomalías del tracto urinario superior.
Urología de Campbell, 8ª edición, Ed Médica Panamericana,
Buenos Aires, 2004, pp 2090-91.
14. Fulgham PF,
Bishoff JT. Urinary tract imaging: Basic principles. In: Wein AJ, ed. Campbell-Walsh
Urology. 10th ed. Philadelphia, Pa: Saunders Elsevier; 2011:chap 4.
15. Sullivan RR,
Johnson MB, Lee KP, Ralls PW. Color
Doppler sonographic findings in renal vascular lesions. J Ultrasound Med.
1991;10:161-65.
16. Yang CY, Lai
MY, Lu CL, Tseng HS, Chiou HJ, Yang WC, et al.
Timing of Doppler examination for the detection of arteriovenous fistula after
percutaneous renal biopsy. J Clin Ultrasound. 2009;36:377-80.
17. Honda H, Onitsuka
H, Naitou S, Hasuo K, Kamoi I, Hanada K, et-al. Renal
arteriovenous malformations: CT features. J Comput Assist Tomogr. 1991;15(2):261-4.
18. Breyer NB,
McAninch JW, Elliot SP. Minimally
invasive endovascular techniques to treat acute renal hemorrhage. J Urol
2009;179(6):2248-53.
19. Paradero BV.
Tratamiento
quirúrgico de las fístulas arteriovenosas renales. Clín
Urol Complut 1998;6:145-55.
20. Huppert PE,
Duda SH, Erley CM, Roth M, Lauchart W, Ditz K, et al. Embolization
of renal vascular lesions: clinica experience with microcoils and tracker catheters.
Cardiovasc Intervent Radiol 1993;16(6):361-7.
21. Sauk S, Zuckerman
DA. Renal Artery
Embolization. Semin Intervent Radiol. 2011;28(4):396-406.
22. Ginat DT, Saad
WE, Turba UC. Transcatheter
renal artery embolization: clinical applications and techniques. Tech Vasc
Interv Radiol. 2009;12(4):224-39.
23. Altit R, Brown
DB, Gardiner GA. Renal
artery aneurysm and arteriovenous fistula associated with fibromuscular dysplasia:
Successful treatment with detachable coils. J Vasc Interv Radiol. 2009;20:1083-6.
24. Beaujeaux R,
Saussine C, al-Fakir A. Superselective
endo-vascular treatment of renal vascular lesions. J Urol 1995;153(1):14-7
25. Díaz
Gonzalez R, Calahorra Fernandez L, Vazquez Blanc S. Fístulas
arteriovenosas renales. Clín Urol Complut 1992;1:577-95.
26. Dinkel HP, Danuser H, Triller J. Blunt Renal Trauma: Minimally Invasive Management with Microcatheter Embolization: Experience in Nine Patients. Radiol. 2002;223:723-30.
Recibido:
12-03-2015
Aprobado: 03-06-2015
Correspondencia:
Juan Emilio Rodríguez LinaresHospital Clínico Quirúrgico
Hermanos Ameijeiras, La Habana. Cuba. Correo electrónico: emilio.rodriguez@infomed.sld.cu