ARTÍCULO ORIGINAL
Tratamiento quirúrgico laparoscópico versus abierto
del varicocele en adolescentes
Laparoscopic
versus open varicocele surgical treatment in adolescents
Marisleidys
Cárdenas Sifontes1
Mauro Castelló
González1
Enrique Loret
de Mola Pino1
1Hospital
Pediátrico Provincial "Eduardo Agramonte Piña". Camagüey, Cuba.
RESUMEN
Introducción:
La cirugía de mínimo acceso ofrece la posibilidad de tratar a
adolescentes con varicocele como una alternativa a la cirugía abierta convencional.
Objetivo: Valorar los resultados del tratamiento quirúrgico del
varicocele por vía laparoscópica y abierta, en adolescentes atendidos
en Hospital Pediátrico de Camagüey "Eduardo Agramonte Piña''.
Métodos: Se realizó un estudio descriptivo, longitudinal y
prospectivo para lo cual se conformaron dos grupos de 32 pacientes cada uno:
Grupo A (técnica de Palomo por vía abierta) y Grupo L (técnica
de Palomo por vía laparoscópica). Se evaluó cada caso al mes,
a los seis meses y un año después de la intervención quirúrgica.
Se emplearon estadísticas descriptivas y se compararon las medias entre
los grupos mediante la prueba de chi cuadrado con un nivel de significación
del 95 %(α=0.05).
Resultados: La media de edades fue de 14,8 años. El 93,8 % presentaba
el varicocele en el lado izquierdo y el 73,4 % del total tenía un Grado
III en la clasificación, lo cual constituyó la principal indicación
quirúrgica. El tiempo quirúrgico fue significativamente menor en el
Grupo L con una media de 17,1 minutos, y también lo fue para el retorno
a las actividades habituales (2,8 vs. 4,4 días). Las complicaciones postoperatorias
(persistencia del varicocele e hidrocele postoperatorio) fueron superiores en
el Grupo L pero sin diferencias significativas.
Conclusiones: La cirugía laparoscópica del varicocele fue
superior en el tiempo quirúrgico, la estadía hospitalaria y la recuperación
postoperatoria, mientras que la frecuencia y el tipo de complicaciones fueron
similares en ambos grupos.
Palabras clave: Varicocele; adolescente; cirugía; técnica de Palomo; laparoscopia.
ABSTRACT
Introduction:
Minimum access surgery offers the possibility of treating adolescents with varicocele
as an alternative to conventional open surgery.
Objective:
To evaluate the results of the surgical treatment of varicocele by laparoscopic
and open ways in adolescents treated at "Eduardo Agramonte Piña" Pediatric
Hospital of Camagüey from January 2013 to December 2014.
Methods: A descriptive, longitudinal and prospective study was carried
out, in which two groups of 32 patients each were formed: Group A (Palomo technique
by open way) and Group L (Palomo technique by laparoscopic way). Each case was
evaluated at one month, six months and one year after the surgery. Descriptive
statistics were used and the means between the groups were compared using the
chi-square test with a significance level of 95% (α = 0.05).
Results: The mean age was 14.8 years old. 93.8% had varicocele on the
left side and 73.4% of the total had a grade III in the classification, which
was the main surgical indication. The surgical time was significantly shorter
in Group L with an average of 17.1 minutes, and also for the return to usual
activities (2.8 vs 4.4 days). Postoperative complications (persistence of varicocele
and postoperative hydrocele) were higher in Group L but without significant
differences.
Conclusions:
Laparoscopic varicocele surgery had longer surgical time, inpatient stay and
postoperative recovery, while the frequency and type of complications were similar
in both groups.
Keywords: Varicocele; adolescent; surgery; Palomo technique; laparoscopy.
INTRODUCCIÓN
El varicocele es una enfermedad específica del hombre, rara en niños menores de 10 años y su incidencia aumenta de forma progresiva desde los 10-12 años hasta la edad adulta, cuando llega a afectar entre el 15 % y el 20 % de la población en general. Clínicamente, la mayoría se presenta en el escroto izquierdo, ocurriendo en menos de un 1 % exclusivamente en el derecho.1,2
El interés en esta entidad viene dado por la repercusión que la misma va a tener en la futura fertilidad del paciente debido a la detención de hasta un 25 % del crecimiento testicular que la entidad determina.3 Estadísticamente se considera que la infertilidad se presentará en el 15-20 % de los pacientes con varicocele no tratado.4,5
Está comprobado que la cirugía tiene efectos beneficiosos sobre la función testicular y evita un deterioro mayor en el tiempo. Ha demostrado mejorar los parámetros en la función espermática y recuperar la asimetría testicular hasta en un 80 % de los casos. Como los mejores resultados se obtienen antes de los 14 años, no se debería postergar su tratamiento quirúrgico para después de esta edad.1,4,6 La operación consiste en una ligadura de las venas espermáticas interna y externa, a través de un abordaje inguinal o por la vía retroperitoneal alta abierta o laparoscópica.7-9 Otras alternativas de tratamiento son la escleroterapia anterógrada de Tauber y las embolizaciones.10,11 La recurrencia varía entre el 4 y el 11 % dependiendo de la técnica usada, y la formación de un hidrocele en el postoperatorio puede llegar a ser de hasta un 30 %.1,9,12
La introducción de la cirugía de mínimo acceso ha ofrecido la posibilidad de tratar a adolescentes con varicocele con este método, como una alternativa al tratamiento quirúrgico abierto.13,14 Hasta el momento no existen estudios en nuestra institución que comparen los resultados a corto y mediano plazo del empleo de estas vías de abordajes, así como las diferencias entre ellas con respecto a las principales complicaciones que pueden aparecer.
El objetivo de la investigación fue valorar los resultados del tratamiento quirúrgico del varicocele según la técnica de Palomo, por vía laparoscópica y abierta, en adolescentes atendidos en el Servicio de Cirugía Pediátrica del Hospital Pediátrico Provincial "Eduardo Agramonte Piña", de Camagüey, desde enero del 2013 hasta diciembre del 2014.
MÉTODOS
Se realizó un estudio descriptivo, longitudinal y prospectivo en adolescentes operados por varicocele en el Servicio de Cirugía Pediátrica del Hospital Pediátrico Provincial "Eduardo Agramonte Piña, desde enero del 2013 hasta diciembre del 2014. Se incluyeron todos los pacientes entre 10 y 18 años con diagnóstico clínico de varicocele operados en la citada institución, cuyos padres dieran su consentimiento para participar en el estudio, y se excluyeron aquellos operados por otro Servicio, o a través de una técnica distinta a la retroperitoneal alta. El abandono del seguimiento clínico fue un criterio de salida del estudio.
Se seleccionó de forma alternante un paciente para el Grupo A, donde se realizó la técnica de Palomo por vía abierta y otro para el Grupo L, donde se utilizó la técnica de Palomo por vía laparoscópica, hasta completar los 32 pacientes de cada grupo. Todos los pacientes fueron intervenidos bajo anestesia general orotraqueal. El abordaje por vía abierta según la técnica de Palomo consistió en la ligadura retroperitoneal en bloque del paquete vascular espermático, a través de una incisión oblicua suprainguinal. La técnica por vía laparoscópica no difirió en su esencia de la anterior, pues también se ligó el paquete vascular espermático mediante clips a pocos centímetros por encima del anillo inguinal interno, usualmente a través de dos o tres puertos.
El seguimiento postoperatorio se realizó en la consulta externa por parte del especialista responsable del paciente. En cada evaluación se valoró el tamaño testicular, la presencia de hidrocele, complicaciones de la herida quirúrgica, así como la recurrencia del varicocele y la evaluación del paciente se realizó al mes, a los seis meses y un año después de la intervención quirúrgica. Finalmente las complicaciones se dividieron en grados de acuerdo a la clasificación de Clavien y Dindo.15
Las variables estudiadas fueron el grupo (abierto o laparoscópico), la edad, el grado del varicocele (según la clasificación de Dubin y Amelar),16 el lado afectado, la indicación de la cirugía, el tiempo quirúrgico, el tiempo de retorno a la actividad diaria y las complicaciones.
Para resumir la información del estudio se utilizaron estadígrafos descriptivos como la media aritmética y la desviación estándar para todas las variables cuantitativas. Se estimaron las proporciones de respuestas al final del tratamiento y se compararon mediante la prueba de chi cuadrado para contrastar la hipótesis de diferencia entre los grupos. El nivel de significación que se utilizó fue del 95 % (α=0.05).
RESULTADOS
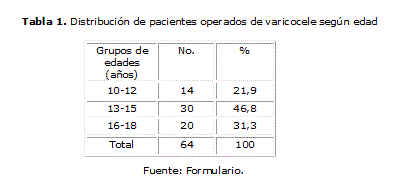
En la tabla 1 se observa un predominio de los pacientes entre 13 y 15 años con 30 casos, lo que representó el 46,8 %, seguidos del grupo entre 16 y 18 años con 20 (31,3 %). La media de las edades fue de 14,8 años.
La distribución de los pacientes operados de varicocele según el lado afectado se ilustra en la figura 1. La gran mayoría presentaba el varicocele en el lado izquierdo, 60, (93,8 %), mientras que en 3 concomitaba con el lado derecho (4,7 %) y 1 paciente era exclusivamente derecho.
En relación con la clasificación por grados (fig. 2), la mayoría de los adolescentes tratados tenía un varicocele Grado III, con 47 casos para un 73,4 %, mientras que solamente el 26,5 % fue clasificado como Grado II. Ningún paciente del estudio se encontraba en la categoría I de la clasificación por grados.
La principal indicación para la cirugía fue el Grado III de la clasificación (tabla 2), con 30 pacientes para un 36,8 %, seguido del dolor testicular (26,7 %) y la combinación de ambas (Grado III + dolor testicular) en 15 pacientes (23,4 %).
La tabla 3 muestra el tiempo quirúrgico empleado por ambas vías de abordaje. El mismo fue significativamente menor en el grupo laparoscópico, con una media de 17,1 minutos, respecto a 28,2 minutos en el grupo abierto. En ambos grupos, la mayoría de las intervenciones emplearon entre 15 y 25 minutos, pero en 7 pacientes del grupo laparoscópico (10,9 %) la intervención se realizó en menos de 15 minutos, lo cual fue posible solo en un caso del grupo abierto (1,6 %).
La tabla 4 muestra el tiempo de retorno a la actividad habitual de los pacientes operados de varicocele. En el grupo laparoscópico (GL), 26 pacientes, que representan el 40,6 %, se incorporaron a la actividad habitual en menos de 3 días, mientras que la mayoría de los adolescentes del grupo abierto (GA) lo hizo entre 3 y 5 días (20 casos para un 31,3 %). La media de esta variable fue significativamente inferior para el GL, con 2,8 días en relación con el GA que fue de 4,4 días (p<0,05).
Las complicaciones postoperatorias identificadas en los pacientes de ambos grupos en las tres evaluaciones programadas en el estudio se presentan en la tabla 5. La mayoría de las complicaciones para ambos grupos se presentaron en la primera evaluación (un mes de postoperatorio), y durante las tres evaluaciones fueron ligeramente superiores en el GL pero sin diferencias significativas respecto al GA. La frecuencia global de complicaciones fue del 14 % en el GL y del 12,5 % en el GA en la primera evaluación, pero se redujo hasta el 3,1 % en el GL y el 1,6 % en el GL durante la última evaluación al año de postoperatorio.
Las complicaciones postoperatorias identificadas en los pacientes de ambos grupos en las 3 evaluaciones programadas en el estudio se presentan en la tabla 5. La mayoría de las complicaciones para ambos grupos se presentaron en la primera evaluación (un mes de postoperatorio), y durante las tres evaluaciones fueron ligeramente superiores en el GL pero sin diferencias significativas respecto al GA. La frecuencia global de complicaciones fue del 14 % en el GL y del 12,5 % en el GA en la primera evaluación, pero se redujo hasta el 3,1 % en el GL y el 1,6 % en el GL durante la última evaluación al año de postoperatorio.
Al distribuir las complicaciones de acuerdo a la clasificación de Clavien y Dindo, 4 pacientes del GL y 6 del GA tuvieron complicaciones menores (Grado I), mientras que dos del GL y uno del GA presentaron complicaciones Grado IIIb (requirieron reintervención bajo anestesia general de forma electiva).
La complicación más frecuente fue la persistencia del varicocele en el GL, con cinco pacientes (7,8 %) en la primera evaluación, que solo se mantuvo en uno de los casos durante la segunda y tercera consulta. Por otra parte, el hidrocele postoperatorio se presentó más en los pacientes del GA (4 pacientes, 6,2 %), pero desapareció en todos los casos durante las evaluaciones posteriores. Solamente requirió tratamiento quirúrgico por esta complicación un paciente del GL.
DISCUSIÓN
El varicocele es una entidad rara en los niños pequeños, con una frecuencia de presentación en relación con la población general de aproximadamente el 5 %; es menor del 1 % antes de la pubertad y de alrededor del 15 % en los adolescentes.17-20
En un estudio retrospectivo realizado por Gómez Beltrán y otros21 que incluyó 98 niños con diagnóstico de varicocele divididos en tres grupos de tratamiento, la media de edad fue de 12,5 años. Kass y Belman22 realizaron la ligadura espermática en 20 adolescentes con diagnóstico de varicocele, reportando una media de edad de 13,8 años, resultados que coinciden con los de este estudio.
El varicocele se desarrolla principalmente en el lado izquierdo entre el 80 y el 90 % de los casos.3,10 El testículo izquierdo drena a través de la vena espermática interna izquierda, y está en la vena renal izquierda en un ángulo recto. Esta vena es aproximadamente 10 cm más larga que la derecha y se piensa que la formación del varicocele es el resultado de la combinación entre el ángulo de inserción, la mayor longitud y la ausencia o la incompetencia de las válvulas de las venas, lo que permite el flujo retrógrado de la sangre y la acumulación de esta en los plexos pampiniformes.10,17 La mayor prevalencia de varicocele en el lado izquierdo es un resultado unánime en este y todos los estudios consultados.17-21,23,24
Thomas y Elder4 en un grupo de 111 pacientes, entre 7 y 18 años, encontraron que los grados II y III representaban el 39 y 56 % respectivamente, mientras que Gómez Beltrán y otros21 reportan que el 95,9 % de los pacientes tenían varicocele grado III. Los resultados del presente estudio concuerdan con las citadas investigaciones. Sin embargo, difieren de los encontrados por Maheshwari y otros.25 que de 87 pacientes, 26 tenían un varicocele grado I, 44 un grado II y los 17 restantes grado III.
Las indicaciones quirúrgicas en los pacientes evaluados por Abdulkareem23 variaron de acuerdo a los grupos de edades. La mayoría de los casos menores de 15 años se encontraban asintomáticos y el varicocele fue diagnosticado en un examen de rutina y la mayoría era grado III, resultados que coinciden con los de este estudio. Según Sangrasi y otros.26 las principales indicaciones quirúrgicas fueron la deformidad visible en el 66 %, la sensación de pesantez en el 54 %, y el dolor testicular en el 13 %.
Desde que fue descrita por Winfield y cols.,27 en 1991, la ligadura laparoscópica de las venas espermáticas se ha convertido en un método extremadamente utilizado por los cirujanos para el tratamiento del varicocele. Diferentes autores28-30 reportan que la cirugía laparoscópica muestra potenciales ventajas con respecto al tiempo quirúrgico, los requerimientos analgésicos postoperatorios, la estadía hospitalaria, el tiempo de retorno a la actividad habitual y las complicaciones, cuando se ha comparado con la cirugía abierta.
En el estudio de Maheshwari y otros.25 la media del tiempo quirúrgico en el grupo laparoscópico fue de 30,2 y 51,7 minutos para la ligadura de las venas espermáticas unilateral y bilateral respectivamente, mientras en el grupo abierto fue de 30,7 y 53,2 para cada caso. La media de la estadía hospitalaria en días fue de 1,12 y 1,97 y el retorno a la actividad diaria de 4,68 y 6,81 días para cada grupo, respectivamente. En cuanto a las complicaciones, en el grupo laparoscópico, un caso (2,9 %) desarrolló edema escrotal y otro hidrocele, mientras que en el grupo convencional uno (2,8 %) desarrolló orquitis, dos (5,5 %) infección de la herida quirúrgica, tres (8,3 %) hidrocele y edema escrotal y dos (5,6 %) recurrencia, resultados que se comportan de manera similar a los de este trabajo.
El tiempo quirúrgico promedio reportado por Abdulkareem23 fue de 38 minutos para el varicocele unilateral en el grupo de cirugía abierta y de 58 minutos para el grupo de cirugía laparoscópica. El retorno a la escuela fue mucho más rápido (entre 3 y 7 días) en el grupo laparoscópica, que en el abierto (7 a 14 días). En el grupo operado por laparoscopía, 6 casos (3,8 %) desarrollaron recurrencias, mientras que 13 (12,4 %) lo hicieron en el otro grupo; además 3 enfermos de cada grupo desarrollaron hidrocele del mismo lado, resultados que concuerdan parcialmente con los de este estudio.
Nuestros resultados difieren de los reportados por Sangrasi y otros,26 que tuvieron la media del tiempo quirúrgico (en minutos) fue significativamente menor en el grupo tratado por vía abierta que en el laparoscópica (34,8±7,89 vs. 43,8±8,95). Sin embargo la estadía hospitalaria mostró una media (en horas) significativamente menor en el grupo laparoscópica (37,2±11,9) que en el convencional (53,3±13,1). En cuanto a la presencia de complicaciones se observó recurrencia del varicocele en dos pacientes de cada grupo, seguidos por la infección de la herida, la cual se observó en tres (6 %) de los pacientes intervenidos por vía abierta y uno (2 %) de los operados por laparoscopía. El hidrocele y el hematoma se observaron en el grupo operado por vía abierta con un 2 % cada uno. La frecuencia general de complicaciones fue de 8 (16 %) en el grupo abierto y 6 (12 %) en el laparoscópico.
Mandressi y otros.31 realizaron un estudio en 280 pacientes con varicocele izquierdo de los cuales 120 fueron tratados de ligadura de las venas espermáticas por vía abierta y 160 por vía laparoscópica, donde reportan un menor tiempo quirúrgico en la cirugía abierta, una menor estadía hospitalaria en la cirugía laparoscópica y una mayor frecuencia de complicaciones (7,5 %) en la cirugía abierta con respecto a la laparoscópica (0,6 %).
La introducción de otros métodos de tratamiento como las embolizaciones o el empleo de técnicas de acceso inguinal pueden ser valoradas en un futuro en relación con la técnica laparoscópica aplicada en el presente estudio, y constituye un campo para futuras investigaciones.
El tratamiento
del varicocele por vía laparoscópica mostró mejores resultados
que el tratamiento por vía abierta pues el tiempo quirúrgico, la estadía
hospitalaria y el tiempo de retorno a las actividades habituales fueron significativamente
menores en los pacientes intervenidos por este método, mientras que la
frecuencia y el tipo de complicaciones fue similar en ambos grupos.
Conflicto de intereses
Los autores declaran que no hay conflicto de intereses.
REFERENCIAS BIBLIOGRÁFICAS
1. Castro SF, Castro AF. Varicocele en el niño. RevPediatrElect. 2007;4(1):123-4.
2. Gat Y, Zukerman ZV, Bachar GN, Feldberg DO, Gornish M. Adolescent varicocele: isit a unilateral disease? Urology. 2003;62(4):742-60.
3. Thomas JC, Elder JS. Testicular growtharrest and adolescent varicocele: does varicocele sizemake a difference? J Urol. 2002;168(4 parte 2):1689-91.
4. Becmeur F, Sauvage P. Should varicoceles be treated in the adolescent? How? J Chir. 2012;136(2):93-6.
5. Huk J, Fryczkowski, Kaletka Z, Gabriel A, Polec R. Evaluation of fertility after surgeryforvaricocele in boysand adolescents. WiadLek. 2014;51(Suppl 3):68-70.
6. Lenzi A, Gandini L, Bagolan P, Nahum A, Dondero F. Sperm parameters after early left varicoceletreatment. FertilSteril. 2015;69(2):347-9.
7. Palomo A. Radical cure of varicocele by a new technique: preliminary report. J Urol. 1949;61:604-7.
8. Calderón PV, Angulo MJ, Soto BC, Pérez RN, Ávila RL, Rodríguez-Alarcón GJ, et al. Evaluation of testicular growth after varicocele treatment in early childhood and adolescence based on the technique used (Palomo, Ivanissevich and embolization). Cir Pediatr. 2016;29(4):175.
9. Kass E. Pediatric varicocele. En: O´Donnell and Koffs S. Pediatric Urology. 3ra edición. Oxford: Butterworth Heinemann; 1997.
10. Zucchi A, Mearini L, Mearini E, Costantini E. Treatment of varicocele: randomized prospective study on open surgery versus Tauberantegradesclerotherapy. Andrology. 2006;26(3):328.
11. Guevara CJ, El-Hilal AH, Darcy MD. Percutaneous antegradevaricocele embolization via the testicular vein in a patient with recurrent varicocele after surgical repair. CardiovascInterventRadiol. 2015;38(5):1325-9.
12. Bautista A, Esteves E, Mendez-Gallart R, Rodríguez P, Toboada P, Armas A, et al. HidrocelerelativotrasPalomolaparoscópico en el varicocelepediátrico. Arch Esp Urol. 2010;63(7):532-6.
13. Pini Prato A, Mac Kinlay GA. Is the laparoscopic Palomo procedure for pediatric varicocele safe and effective? SurgEndosc. 2012;20:660-4.
14. Telkar S, Goudar BV, Lamani YP, Ambi U. Laparoscopic versus open varicocelectomy a prospective study. J ClinDiagn Res. 2012;6(2):271-3.
15. CaraviaPubillones, Vela Caravia. Aplicabilidad de la Clasificación de Clavien y Dindo en las complicaciones quirúrgicas urológicas. Rev Cubana Urol. 2015;4(2):83-8.
16. Dubin L, Amelar RD. Varicocele size and results of varicocelectomy in selected subfertile men with varicocele. FertilSteril. 1970;21:606-9.
17. Al-Abbadi K, Smadi SA. Genital abnormalities and groin hernias in elementary-schoolchildren in Aqaba: an epidemiological study. East Mediter Health J. 2013;6:293-8.
18. Belloli G, D Agostino S, Pesce C. Varicocele in childhood and adolescence and other testicular anomalies: an epidemiological study. Pediatr Med Chir 2013;15:159-62.
19. Camoglio FS, Cervellione RM, Dipaola G. Idiopathic varicocele in children. Epidemiological study and surgical approach. Minerva UrolNefrol. 2014;53:189-93.
20. Shetty AS, Prabakaran B, Bharath A. A Clinical study and management of varicocele. Int J Science Res. 2016;5(4):1267-71.
21. Gómez Beltrán O, Garrido Pérez JI, García Ceballos A, Escassi Gil A, Vargas Cruz V, Lasso Betancourt CE, et al. Cirugía abierta, Palomo laparoscópico y embolización en niños con varicocele. CirPediatr. 2014;26:9-12.
22. Kass EJ, Belman AB. Reversal of testicular growthfailurebyvaricocele ligation. J Urol. 1987;137:475-6.
23. Abdulkareem AH. Laparoscopic versus varioustypes of open ligation of testicular veinsfortreatment of varicocele. World J LaparoscSurg. 2013;2(1):40-1.
24. Youssef T, Abdalla E. Single incisiontransumbilicallaparoscopicvaricocelectomy versus theconventionallaparoscopictechnique: A randomizedclinicalstudy. Int J Surg. 2015;18:178-83.
25. Maheshwari R, Mandia R, Malik P, Haldeniya K, Harish NL. Comparison of laparoscopic and open highligationprocedure. Global J Med Res: Surgeries and Cardiovascular System. 2014;XIV(5):22-6.
26. Sangrasi AK, Leghari AA, Memon A, Talpur KA, Memon AI, Memon JM. Laparoscopic versus inguinal (Ivanissevich) varicocelectomy. J CollPhysSurgPakistan. 2015;20(2):106-11.
27. Winfield HN, Donovan JF, See WA, Loening SA, Williams RD. Urologicallaparoscopicsurgery. J Urol. 1991;146:941-4.
28. Pastuszak AW, Kumar V, Shah A, Roth DR. Diagnostic and management approaches to pediatric and adolescent varicocele: a survey of pediatric urologists. Urology. 2014;84(2):450-6.
29. Parrilli A, Roberti A, Escolino M, Esposito C. Surgical approaches for varicocele in pediatric patient. Transl Pediatr. 2016;5(4):227.
30. Matsuda T, Horii Y, Higashi S, Oishi K, Takeuchi H, Yoshida O. Laparoscopicvaricocelectomy: a simple techniquefor clip ligation of thespermaticvessels. J Urol. 1992;147:636-8.
31. Mandressi A, Buizza C, Antonelli D, Chisena S. Islaparoscopy a worthymethodtotreatvaricocele?Comparisonbetween 160 cases of two-portlaparoscopic and 120 cases of open inguinal spermaticveinligation. J Endourol. 2016;10:435-41.
Recibido: 20/12/2017.
Aprobado: 20/01/2018.
Marisleidys
Cárdenas Sifontes. Hospital Pediátrico Provincial "Eduardo
Agramonte Piña". Camagüey, Cuba.
Correo electrónico:
mcs@nauta.cu