Volumen 8. Número 1 del año 2019
ARTÍCULO ORIGINAL
Relación de prostatitis en la aparición del cáncer
de próstata y la hiperplasia benigna prostática
Relationship of prostatitis in the appearance of prostate cancer and benign prostatic hyperplasia
Emanuel
Repetto1
Alejandro Sosa1
Raúl Colla Martin Revol1
Esteban Metrebian1
Sergio Metrebian1
1Hospital
Privado Universitario de Córdoba. Córdoba, Argentina.
RESUMEN
Introducción:
El cáncer de próstata es el tipo de cáncer más
frecuente en los hombres adultos, así como la hiperplasia benigna de
próstata, sin olvidar la elevada incidencia de la prostatitis.
Objetivos: Determinar si existe una asociación entre las infecciones
prostáticas y el riesgo de padecer otras patologías de dicho órgano
(hiperplasia benigna de próstata y cáncer de próstata).
Métodos: Estudio observacional, analítico, transversal,
retrospectivo en pacientes del Servicio de Urología del Hospital Privado
Universitario de Córdoba, en Córdoba, Argentina, que han sido
sometidos a biopsia/cirugía de próstata desde enero del 2009 hasta
diciembre del 2015. El estudio se dividió en 3 grupos, pacientes con
indicación, a quienes se les realizó biopsia de próstata
(n= 420), pacientes a quienes se les realizó prostatectomía radical
(n= 121) y pacientes a quienes se le realizó cirugía por hiperplasia
benigna de próstata (n= 218).
Resultados: El grupo 1, de los 420 pacientes a quienes se realizó
biopsia, 78 presentaron cáncer de próstata, de este subgrupo,
los que presentaron cáncer de próstata y prostatitis representaron
el 61,53 %. En el grupo 2 se encontró una relación significativa
en los pacientes con cáncer de próstata y prostatitis dentro del
grupo de bajo riesgo. En el grupo 3, de los pacientes con prostatitis únicamente,
el 54,27 % presentó próstatas mayores a 100 gramos y fueron estadísticamente
significativos.
Conclusiones: Con el presente trabajo se pudo comprobar la hipótesis
de que existe una asociación entre las infecciones prostáticas
y el riesgo de padecer otras patologías de dicho órgano (hiperplasia
benigna de próstata y cáncer de próstata). En el caso del
cáncer de próstata tiende a favorecer la patología de bajo
grado (Gleason 6), que podrían ser candidatos a vigilancia activa en
una etapa temprana de su enfermedad, lo que nos hace pensar la importancia del
diagnóstico temprano y tratamiento de las prostatitis.
Palabras clave: Neoplasias de próstata; hiperplasia prostática;
prostatitis; antígeno prostático específico; biopsia guiada
por imagen; prostatectomía.
ABSTRACT
Introduction: Prostate cancer is the most common type of cancer in adult
men. Benign prostatic hyperplasia (BPH) is the most frequent benign pathology,
not forgetting the high incidence of prostatis.
Objective: To demonstrate if the reisan association between prostatic
infections and therisk of suffering other pathologies of this organ (Benign
prostatic hyperplasia and prostate cancer).
Methods: Our study was divided into 3 groups, patients who underwent
a prostate biopsy (n: 420), patients who underwent radical prostatectomy (n:
121), patients who underwent surgery for Benign prostatic hyperplasia (n: 218).
Results: Group 1, of the 420 patients who underwent biopsy, 78 had prostate
cancer, patients with prostate cancer and prostatitis represent 61.53 %. Group
2, a significant relationship was found in patients with prostate cancer and
prostatitis with in the low risk group. Group 3 of patients with prostatitis,
54.27 % had prostates greater than 100 grams and this is statistically significant.
Conclusions: With the present study we could verify the hypothesis that
the reisan association between prostatic infections and the risk of suffering
other pathologies of thi sorgan (Benign prostatic hyperplasia and prostatecancer).
In the case of prostate cancer, ittends to favor low-grade pathology (Gleason
6), which could be candidates for active surveillance at an early stage of their
disease, then we have to think about the importance of early diagnosis and treatment
of the prostatitis.
Keywords: Prostatic neoplasms; prostatic hyperplasia; prostatitis; prostate-specific
antigen; image-guided biopsy; prostatectomy.
INTRODUCCIÓN
El cáncer
es una de las enfermedades más importantes en la población mundial
de todas las edades. El cáncer de próstata en particular es el
tipo más frecuente en hombres adultos y es, además, el cáncer
no cutáneo diagnosticado con mayor frecuencia. En los Estados Unidos
es la segunda causa principal de muertes relacionadas con el cáncer en
los hombres.1 En los últimos diez años se ha observado
un incremento mundial en su frecuencia y constituye una causa importante de
morbilidad y mortalidad en la población masculina adulta. En muchos países
es la segunda causa de muerte por cáncer, después del cáncer
de pulmón.2 El epitelio normal de la próstata está formado
por tejido conjuntivo fibroelástico que constituye el estroma y glándulas
que generalmente se encuentran localizadas en la periferia.
El sistema de Gleason se basa en el patrón de diferenciación glandular
y en el patrón de crecimiento del tumor a pequeño aumento. Se
valoran los dos patrones de crecimiento más frecuentes por separado definiendo
un patrón primario (predominante) y un patrón secundario (segundo
más prevalente). Se valora cada patrón de 1 a 5, desde el más
diferenciado al menos diferenciado.3
El cáncer de próstata es asintomático en los estadios localizados
de la enfermedad. El diagnóstico precoz del cáncer de próstata
se sustenta en un trípode constituido por el tacto rectal, el antígeno
prostático específico (PSA) y la ecografía.4
El cribado mediante la determinación del antígeno prostático
específico (PSA), como estrategia para la detección precoz del
cáncer de próstata, ha dado lugar a un aumento dramático
en el número de cilindros de biopsia que los anatomopatólogos
tienen que examinar.
Existe el convencimiento de que el estudio anatomopatológico de la pieza
de exéresis o la biopsia representativa de un tejido o tumor es el examen
definitivo para alcanzar un diagnostico con el que plantear unas indicaciones
terapéuticas precisas. Generalmente es la correlación anatomoclínica
la que induce a decidir la toma de decisiones terapéuticas.5
La hiperplasia benigna de próstata es una entidad que aún hoy
en día carece de una definición clara; la acepción comúnmente
utilizada está basada en el desarrollo quirúrgico de esta patología,
en la identificación macroscópica de un crecimiento del adenoma
de próstata, que da lugar a una sintomatología obstructiva y en
el argumento de que una extirpación de este adenoma conduce a una mejoría
y curación del paciente.6 La fisiopatología de la hiperplasia
benigna de la próstata es heterogénea, aunque se produce en ella
una proliferación, tanto del estroma fibroso como de las células
epiteliales glandulares a nivel de la zona de transición. Esto se debe
fundamentalmente a un desequilibrio entre proliferación celular y apoptosis.
Para que esto ocurra, se precisan dos factores principales: la edad y la presencia
de andrógenos.4
La prostatitis constituye la infección urinaria parenquimatosa más
habitual en el varón entre la segunda y cuarta década de la vida,
y representaría el diagnóstico urológico más común
en menores de 50 años y el tercero más frecuente en mayores de
50 años tras la hiperplasia benigna de próstata y el cáncer
de próstata.7
La prostatitis bacteriana es una enfermedad que se diagnostica clínicamente
y por los signos de inflamación e infección localizada en la próstata.
Dependiendo de la duración de los síntomas, la prostatitis bacteriana
se describe como aguda o crónica, cuando los síntomas persisten
durante al menos 3 meses.8
Los síntomas predominantes son dolor en diversas zonas y síntomas
de las vías urinarias inferiores (STUI).9,10 La prostatitis
bacteriana crónica es la causa más frecuente de infección
urinaria (IU) recurrente en el varón. El infiltrado inflamatorio crónico
podría estar involucrado en el cáncer de próstata (PCA)
y la hiperplasia benigna.11 Los estudios más importantes en
la evaluación de un paciente con prostatitis son los cultivos cuantitativos
de localización bacteriológica y el examen microscópico
de la orina segmentada y de la secreción prostática exprimida
(SPE), con arreglo a lo descrito por Meares y Stamey;.8 aunque el
cáncer de próstata es de impacto crucial como una enfermedad común
de los hombres, numerosas relaciones siguen siendo desconocidas, particularmente
en cuanto a su patogenia.
Un nuevo enfoque sobre el origen y desarrollo del cáncer de próstata
es un fenómeno que ya ha sido investigado en otros tipos de cáncer:
carcinogénesis debido a la inflamación crónica.12
En los últimos años, la atención se centra cada vez más
en la prostatitis crónica como un gran factor de riesgo, ya que la reacción
inflamatoria actuaría como un potencial carcinógeno.13
La inflamación crónica es un factor común de hallazgo en
hiperplasia benigna de próstata y en el tejido prostático maligno.
La inflamación crónica está representada principalmente
por linfocitos T (70-80 %, en su mayoría CD4),9 o linfocitos B (10-15
%), y macrófagos (15 %). La próstata es susceptible a infecciones
y agentes proinflamatorios en toda la vida de un hombre. La inflamación
crónica podría tener un papel importante en el desarrollo y la
progresión del cáncer de próstata. Las células madre
mesenquimales (MSC) a menudo se reclutan en el microambiente tumoral debido
a la inflamación local.14
Los macrófagos que son una fuente primaria de citoquinas inflamatorias,
y son por lo general distinguidos en dos fenotipos diferentes: M1, inhibidor
de propiedades tumorales y M2, estimulador de propiedades tumorales (promover
la reparación tisular y la angiogénesis.15 Recientemente,
Lanciotti observó que una alta densidad de macrófagos en el cáncer
de próstata era asociada con peor pronóstico, además, se
encontraron con mayor prevalencia de fenotipo M2 de los macrófagos, lo
que resultó ser representado en el cáncer de próstata con
Gleason7,8 y la etapa pT3a.
Los datos epidemiológicos revelan una considerable superposición
entre la inflamación (prostatitis) y la hiperplasia benigna de próstata.
En los exámenes histológicos de los pacientes con hiperplasia
benigna de próstata, los aspectos inflamatorios están presentes
en aproximadamente el 40 % de los casos. Los hombres con aspectos inflamatorios
dentro de la próstata tienen significativamente mayor riesgo de progresión
de la enfermedad y retención urinaria aguda.16
Los desencadenantes que activan las vías inflamatorias en la próstata
siguen siendo un tema de discusión y es probable que sean multifactoriales,
algunos de estos son antígenos bacterianos, diferentes irritaciones químicas
y trastornos metabólicos. La inflamación aguda y crónica
en la próstata conduce a la acumulación de células inmunocompetentes,
principalmente linfocitos T y macrófagos, pero también neutrófilos,
eosinófilos y mastocitos, según el tipo de agente causal.
Se ha demostrado que las células inflamatorias tienen principalmente
un efecto protumoral, como los macrófagos asociados a tumores, pero algunos
tipos de células, como los mastocitos, tienen efectos antitumorales.17
La evidencia en la literatura revisada sugirió que la inflamación
prostática crónica puede estar implicada en el desarrollo y progresión
de la enfermedad prostática crónica, como la hiperplasia benigna
de próstata y el cáncer de próstata, aunque todavía
no hay evidencia de una relación causal. La inflamación se debe
considerar un nuevo dominio en la investigación básica y clínica
en pacientes con hiperplasia benigna de próstata y cáncer próstata.18
El objetivo de este trabajo es determinar si existe una asociación entre
las infecciones prostáticas y el riesgo de padecer otras patologías
de dicho órgano (hiperplasia benigna de próstata y cáncer
de próstata).
MÉTODOS
Estudio observacional,
analítico, transversal, retrospectivo. Se revisaron las historias clínicas
y los resultados anatomopatológicos de todos los pacientes sometidos
a biopsia/cirugía de próstata en el Hospital Privado Universitario
de Córdoba, Argentina.
Población: Pacientes del Servicio de Urología del Hospital Privado
Universitario de Córdoba, Argentina, que han sido sometidos a biopsia/cirugía
de próstata desde enero del 2009 hasta diciembre del 2015.
Tipo de Muestreo: No probabilístico, consecutivo.
De los 420 pacientes
que tenían indicación de biopsia de próstata que se les
realizó dicho procedimiento son los que conforman el grupo 1. El grupo
2 de estudio lo conforman los pacientes que tenían indicación
de prostatectomía radical con un N=121.
Las variables que se cargaron para ambos grupos fueron: En la base de datos
fueron las siguientes: Edad, si tenían diabetes, antecedentes heredofamiliares
de cáncer de próstata, antecedentes de infección urinaria,
antecedentes de biopsia de próstata, dentro de la histología si
presentaban cáncer de próstata, Gleason, prostatitis, hiperplasia
benigna de próstata, si presentaban márgenes libres, dentro de
la estatificación si eran de riesgo bajo, medio o alto riesgo dentro
de la estatificación de los pacientes se constató tacto rectal
(TR), PSA, tamaño de próstata, dentro de las complicaciones posterior
al procedimiento, si presentaban fiebre, hematuria, infección urinaria,
prostatitis, sepsis.
El grupo 3 de estudio lo conformaron los pacientes que tenían indicación
de cirugía por hiperplasia benigna de próstata (TUR-P, laser,
adenomectomia) con un N= 218. Las variables que se cargaron en la base de datos
fueron las siguientes: Edad, si tenían diabetes, residuo posmiccional,
tamaño de próstata, dentro de la histología, prostatitis,
las complicaciones posoperatorias.
Criterios de inclusión:
- Pacientes con indicación de cirugía de próstata (a cielo abierto, enucleación por láser, TURP) y por diagnóstico clínico de hiperplasia benigna de próstata.
- Pacientes con indicación de biopsia de próstata por elevación de antígeno prostático (mayor a 4 ng/dl) o tacto rectal positivo con sospecha de cáncer de próstata.
- Pacientes con diagnóstico de cáncer de próstata (a través de una biopsia realizada en nuestra institución), quienes por su estadio clínico tengan indicación de prostatectomía radical.
Criterios de exclusión:
- Pacientes con diagnóstico de cáncer de próstata, a través de una biopsia realizada en otra institución.
- Pacientes con cirugía previa de hiperplasia benigna de próstata en otra institución.
- Pacientes con diagnóstico de cáncer de próstata en quienes por su estadio o condición clínica no tuvieran indicación de prostatectomía radical.
Se asignaron códigos numéricos a todas las posibles alternativas de cada variable. Dichos datos se cargaron en un programa estadístico el programa SPSS para Windows v. 22, y en todos los casos el nivel de significación utilizado fue el usual de 0,05. En cuanto a la estadística descriptiva, se calculó la media, la mediana y la desviación estándar de la variable cuantitativa (edad). Para las variables cualitativas se calcularon las frecuencias absoluta y relativa.
En cuanto a la estadística inferencial:
a) Para estudiar la relación entre las variables cualitativas se hizo la prueba Chi2 de Pearson.
b) Para algunas variables se calculó el intervalo de confianza del 95 % de la media para la variable proporción.
En resumen para nuestro estudio los enfermos se dividieron en 3 grandes grupos.
Grupo 1: Pacientes con indicación y que se les realizo biopsia de próstata. (N=420)
Grupo 2: Pacientes con indicación de prostatectomía radical (N= 121)
Grupo 3: Pacientes con indicación de cirugía por hiperplasia benigna de próstata, (N= 218).
RESULTADOS
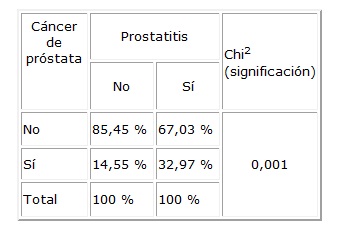
En el grupo 1 se encontró un promedio de edad de 62,4 años,
en tanto en la tabla 1, se observa (en los pacientes a quienes
se les realizó biopsia prostática por sospecha de cáncer
prostático) que existe una significación estadística en
los casos positivos en relación con la presencia de prostatitis.
Tabla 1. Prostatitis en relación al cáncer de próstata

En relación al tamaño de próstata y la hiperplasia benigna de próstata se objetiva una p<0.05, mientras más grande es el tamaño de próstata, presentaron un peso mayor a 100 gramos (fig. 1). Es significativo y si existe relación.
Fig. 1. Relación: Hiperplasia benigna de próstata (HBP) y tamaño de próstata.
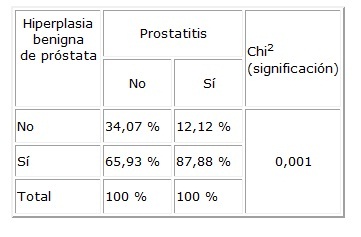
En la tabla
2 se observó que los antecedentes de infecciones urinarias (ITU),
es decir la prostatitis, predispone a la hiperplasia benigna de próstata
en el grupo de enfermos estudiados.
Tabla 2. Prostatitis en relación a la hiperplasia benigna de próstata
En la figura
2 se observa que los pacientes que presentaban un TR positivo (próstata
dura al tacto o nódulos) tuvieron una mayor distribución dentro
del grupo de alto riesgo para el cáncer de próstata.
Fig. 2. Relación: Riesgo de cáncer prostàtico y tacto rectal.
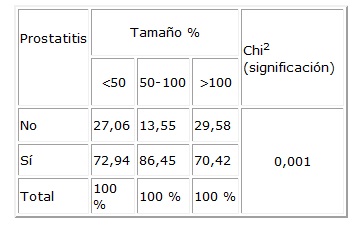
Del
total de los 420 pacientes, 78 (18,5 %) presentaron cáncer de próstata
y de estos 48 presentaron cáncer de próstata y prostatitis (7,1
%).
Del subgrupo de pacientes con cáncer de próstata, los pacientes
con cáncer de próstata y prostatitis representan 61,53 %. En relación
al tamaño de próstata y la hiperplasia benigna de próstata
se objetiva una p<0.05, mientras más grande es el tamaño de
próstata, próstata mayor a 100 gramos, y la relación al
tamaño de próstata y prostatitis se objetiva una p<0.05 en
próstatas de 50 -100 gramos (tabla 3).
Tabla 3. Prostatitis en relación a la hiperplasia benigna de próstata
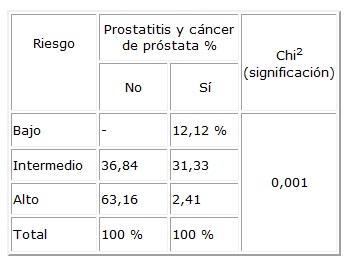
En relación al tamaño de próstata y cáncer de próstata
se objetiva una p<0.05 mientras más chico es el tamaño de próstata,
menor a 50 gramos. En los pacientes con cáncer de próstata y prostatitis
hubo una relación significativa dentro del grupo de bajo riesgo (fig.
3).
Fig. 3. Relación: Riesgo, prostatitis y cáncer prostático.
En los pacientes que presentaron antecedentes de biopsia de próstata previa se encontró una relación significativa (p<0.05) en cuanto la aparición de las complicación de ITU (infección del tracto urinario) y hematuria. Los paciente con próstata mayor a 100 gramos presentaron más predisposición a tener ITU (p<0.05). Los pacientes con prostatitis en la biopsia también presentaron como complicación más frecuente la hematuria (p<0.05).
En el grupo de
pacientes del grupo 2 (N= 121), el promedio de edad fue de 62,4 años.
Se encontró que los pacientes que presentaban un TR positivo tuvieron
una mayor distribución dentro del grupo de alto riesgo. En los pacientes
con cáncer de próstata y prostatitis se encontró una relación
significativa dentro del grupo de bajo riesgo (tabla 4).
Tabla 4. Relación: riesgo, prostatitis y cáncer de próstata
Se
encontró relación entre los pacientes con cáncer de próstata/prostatitis
con un tamaño de próstata entre 50 y 100 gramos, además
una relación significativa entre los pacientes con prostatitis y cáncer
con márgenes quirúrgicos libres. Se halló una relación
estadísticamente significativa con prostatitis y grado de Gleason 6 (tabla
5).
Tabla 5. Relación: Gleason, prostatitis
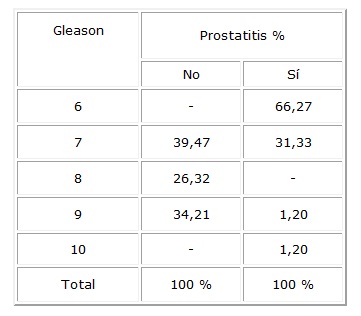
Además,
se debe señalar que hubo una relación estadísticamente
significativa entre grado de Gleason 6 y márgenes libres quirúrgicos.
En el grupo 3, con N=218, se encontró un promedio de edad de 68,45 años.
El 75,23 % de los pacientes presentaron prostatitis y de ellos el 54,27 % tuvieron
próstatas mayores a 100 gramos y esto es estadísticamente fue
significativo, además en el 83,14 % de los pacientes presentaron PSA
menor a 10 siendo igualmente estadísticamente significativo.
DISCUSIÓN
No hay estudios
en nuestra región que tengan en cuenta si existe una asociación
entre las infecciones prostáticas y el riesgo de padecer otras patologías
de dicho órgano (hiperplasia benigna de próstata y cáncer
de próstata). Por eso todas nuestras referencias son datos estadísticos
de otras poblaciones.
En un estudio de Platz y otros17 refirieron acerca del papel
potencial de la inflamación crónica en la próstata, asociado
con cánceres de etiología infecciosa y enfermedades inflamatorias
intestinales. Señalaron que la inflamación intraprostática
contribuye a la carcinogénesis de la próstata. Expresa que hay
focos de atrofia precursores del cáncer de próstata que están
presentes en biopsias de próstata y tejido resecado. La respuesta a la
infección sugiere un vínculo entre la inflamación intraprostática
crónica y el cáncer de próstata. Se necesitan estudios
adicionales bien diseñados determinar si la inflamación intraprostática
es un objetivo racional para la quimio prevención.
Sciarra Alesandro y otros16 realizaron una búsqueda
bibliográfica en Pubmed buscando evidencia emergente que indicara que
la inflamación prostática puede contribuir al crecimiento de la
próstata. Utilizando un metanálisis, examinaron la consistencia
de las asociaciones observadas entre prostatitis y cáncer de próstata.
Encontraron 11 estudios que evaluaron esta relación. En los exámenes
histológicos de pacientes con HPB, los aspectos inflamatorios están
presentes en aproximadamente el 40 % de los casos. Los hombres con aspectos
inflamatorios dentro de la próstata tienen un riesgo significativamente
más alto de progresión de la hiperplasia benigna de próstata
y retención urinaria aguda. Los análisis de la colonización
bacteriana en el cáncer de próstata y tejido prostático
normal, mostraron correlación altamente significativa. Estudios genéticos
apoyan la hipótesis de que la inflamación de la próstata
puede ser una causa del desarrollo de cáncer de próstata.
Haverkamp y otros7 examinaron datos que demuestran la respuesta
inflamatoria en la próstata y el impacto que tiene en el tejido prostático.
Señalan que la inflamación crónica está relacionada
con el cáncer de próstata. La prostatitis afecta a 3-16 % de los
hombres en los EE.UU. De los 33 pacientes que no tenían inflamación
prostática crónica, solo el 6 % de los pacientes tenían
adenocarcinomas de diagnóstico reciente.
En 2002, Dennis y otros9 encontraron que el antecedente de
sífilis y gonorrea, aumentó el riesgo de desarrollar cáncer
de próstata, esta variable no fue considerada en nuestro estudio. Vela
y otros10 realizaron una revisión crítica sobre
prostatitis crónica y concluyeron que el síndrome de prostatitis
crónica-dolor pélvico, no es necesariamente de origen prostático
y la prostatitis histológica fue eliminada de esta clasificación.
Angelo y otros11 sugieren continuar investigando en modelos
animales si la inflamación y la atrofia están impulsando la carcinogénesis
del cáncer de próstata; los agentes etiológicos que causan
cáncer de próstata siguen siendo desconocidos. Tuxhorn y otros18
encontraron que las modificaciones en el estroma de los tumores de mama, colon
y próstata son paralelas a la generación de tejido de granulación
en la reparación de heridas. Se predice que la respuesta modificada de
reparación de heridas induce la formación de estroma reactivo
y esto es un entorno promotor de tumores. El estroma reactivo en el cáncer
de próstata y la reparación de heridas muestran respuestas biológicas
similares y procesos que se predice para promover la progresión del cáncer.
Mariotti y otros12 demuestran que la inflamación prostática
puede contribuir al crecimiento de la próstata e incita a la carcinogénesis.
En su estudio el 57 % tenía antecedentes de hiperplasia benigna de próstata.
Los resultados del estudio mtops mostraron que hombres con inflamación
tenían un riesgo mayor de progresión de la hiperplasia benigna
de próstata y retención aguda de orina. Además, se vio
que el uso de un inhibidor de COX-2 combinado con inhibidor de la alfa reductasa
5 podría aumentar el índice apoptótico en el tejido hiperplasia
benigna de próstata. Un análisis basado en PCR de la colonización
bacterianaen muestras con prostatitis crónica y tejido prostático
normal mostró correlación de colonización bacteriana e
inflamación crónica con un diagnóstico de cáncer
de próstata, esto apoya la hipótesisque la inflamación
de la próstata puede ser una causa del cáncer de próstata.
Palapattu y otros13 encontraron que hay un vínculo
entre la inflamación y la carcinogénesis de próstata. Los
avances en la patología molecular y comprensión de la toxicología
inflamatoria. El futuro examen de modelos animales puede revelar nuevas perspectivas
sobre la carcinogénesis de la próstata y revelar nuevos objetivos
para la prevención y la terapia. Puhr19 evidencia que
la prostatitis podría ser causada por infecciones bacterianas o virales,
compuestos dietéticos y cambios en la relación testosterona: estradiol.
Como se puede apreciar los resultados en cuanto a la relación que existe
entre prostatitis, cáncer de próstata e hiperplasia benigna de
próstata es similar a la que se encuentra en la literatura mundial.
No encontramos estudios al respecto en Latinoamérica. No se incluyeron
en esta investigación las enfermedades de transmisión sexual,
lo cual hubiese sido interesante ver los resultados que se obtendrían
para poder considerar la prevención en una población más
joven. El tener datos de tantos pacientes en Argentina nos parece interesante
para poder basar nuestro accionar médico o planes de prevención
en estadísticas locales.
En conclusión, con el presente trabajo se pudo comprobar la hipótesis
de que existe una asociación entre las infecciones prostáticas
y el riesgo de padecer otras patologías de dicho órgano (hiperplasia
benigna de próstata y cáncer de próstata). Además,
se vio que los pacientes que presentan diabetes tienen una predisposición
a presentar prostatitis, por lo cual sería una población a controlar
para evitar complicaciones futuras. Esto nos hace pensar que tenemos que ser
más intensivos en el diagnóstico y tratamiento de las prostatitis
para tratar de evitar la progresión o la aparición de estas patologías.
En el caso del cáncer de próstata, tiende a favorecer la patología
de bajo grado (Gleason 6), que podrían ser candidatos a vigilancia activa
en una etapa temprana de su enfermedad.
Conflicto de
intereses
Los autores declaran que no existe conflicto de intereses.
REFERENCIAS BIBLIOGRÁFICAS
1. Rohena-Rivera
K, Sánchez-Vázquez MM. IL-15 regulates migration, invasion, angiogenesis
and genes associated with lipid metabolism and inflammation in prostate cancer.
PLoSOne. 2017 [citado Dic 2017];12:4.Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/2837995
2. Taoka R, Kakehi Y. The influence of asymptomatic Inflammatory prostatitis
on the onset and progression of lower urinary tract symptoms in men with histologic
benign prostatic hyperplasia. Asian J Urol. 2017 [citado Oct 2017];4:158-63.
Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5717984/
3. Yang KQ, Liu Y, Huang QH. Bone marrow-derived mesenchymal stem cells induced
by inflammatory cytokines produce angio genetic factors and promote prostate
cancer growth. BMC Cancer. 2017 [citado Jun 2017];17:878-81. Disponible en:
https://bmccancer.biomedcentral.com/articles
4. Bostanci Y, Kazzazi A, Momtahen S, Laze J, Djavan B. Correlation between
benign prostatic hyperplasia and inflammation. Curr Opin Urol. 2013 [citado
Oct 2017];1:5-10. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/23159991
5. Krušlin B, Tomas D, Džombeta T. Inflammation in Prostatic Hyperplasia
and Carcinoma-Basic Scientific Approach. Front Oncol. 2017 [citado Dic 2017];25:77-82.
Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5403898/
6. Tuppin P, Samson S, Fagot-Campagna A. PSA testing, biopsy and cancer and
benign prostate hyperplasia in France.Prog Urol. 2014 [citado Dic 2017];24:572-80.
Disponible en: https://www.urologie-sante.fr/fileadmin/documents/data/.../2014/.../main
7. Haverkamp J, Charbonneau B, Prostate In?ammation and Its Potential Impact
on Prostate Cancer: A Current Review. Journal of Cellular Biochemistry. 2008
[citado Jun 2017];103:1344-53. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/17955503
8. Porcaro AB, Rubilotta E, Petrozziello A. Chronic inflammation of the prostate
type IV with respectto risk of prostate cáncer. Arch Ital Urol Androl.
2014 [citado Dic 2017];30:208-11. Disponible en:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5730755/
9. Dennis LK, Lynch CF, Epidemiologic association between prostatitis and prostate
cancer. Urology. 2002 [citado Dic 2017];60:78-83. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/1210092
10. Vela Navarrete R, Enguita C, Prostatitis crónica: una revisión
crítica de su actual definición nosológica, clasificación
y potencial carcinogénesis. Arch. Esp. Urol. 2007 [citado Dic 2017];60:617-23.
Disponible en: scielo.isciii.es/pdf/urol/v60n6/original1.pdf
11. Angelo M, De Marzo M, Inflammation, atrophy, and prostate carcinogenesis.
Urologic Oncology. 2007 [citado Dic 2017];25:398-400. Disponible en: https://www.urologiconcology.org/article/S1078-1439(07)00139-1/references
12. Sciarra A, Mariotti G, Salciccia S, Autran Gomez A, Monti S, Toscano V.
Prostate growth and inflammation. Journal of Steroid Biochemistry & Molecular
Biology. 2008 [citado May 2017];108:254-60. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/17935971
13. Palapattu G, Sutcliffe S, Bastian P, Platz E. Prostate carcinogenesis and
inflammation: emerging insights. Carcinogenesis. 2004 [citado Jun 2017];26:1170-81.
Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/15498784
14. Boehm K, Valdivieso R, Meskawi M. Prostatitis, other genitor urinary infections
and prostate cancer: results from a population-based case-control study. World
J Urol. 2016 [citado Jun 2017];34:425-30. Disponible en:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5207623/
15. Boehm K, Valdivieso
R, Meskawi M, Larcher A. BPH: a tell-tale sign of prostate cancer? Results from
the Prostate Cancer and Environment Study (PROtEuS). World J Urol. 2015 [citado
Dic 2017];33:2063-69. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/25824539
16. Sciarra A, Di Silverio F, Salciccia S, Autran- Gomez AM, Gentilucci A, Gentile
V. Inflammation and Chronic Prostatic Diseases: Evidence for a Link. European
Urology. 2007;52:964-72. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/17618043
17. Platz E, Demarzo A. Epidemiology of inflammation and prostate cancer. J
Urol. 2004 [citado Dic 2017];176:36-40. Disponible en:
https://www.ncbi.nlm.nih.gov/pubmed/14713751
18. Tuxhorn J, Ayala G, Rowley DR. Reactive stroma in prostate cancer progression.
The journal of urology. 2001 [citado Nov 2017];166:2472-83. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/11696814
19. Puhr M, De Marzo A, Isaacs W, Lucia MS. Inflammation, Microbiota, and Prostate
Cancer. Eur Urol Focus. 2016 [citado Dic 2017];4:374-82. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/28723469
Recibido: 03/03/2018.
Aprobado: 27/04/2018.
Emanuel Repetto.
Hospital Privado Universitario de Córdoba. Córdoba, Argentina.
Correo electrónico: emarepetto13@gmail.com