Volumen 8. Número 1 del año 2019
CASO CLÍNICO
Nódulo de Virchow gigante como presentación inicial
de un adenocarcinoma prostático
Giant Virchow node as initial presentation of a prostate adenocarcinoma
Nelson
Bustamante Sigarroa1
Nelson Bustamante Salazar1
Yusimi Odaz Fuentes1
Rethabile Lebohang Lebelo1
11Departamentos
de Urología y Medicina Familiar ¨Nelson Mandela¨. Hospital. Mthatha,
Provincia del Cabo del Este. África del Sur.
RESUMEN
Introducción:
El adenocarcinoma prostático es la neoplasia maligna más
frecuente mundialmente en hombres, superando al cáncer pulmonar y de
colon en algunos países. Alrededor de 90 % son descubiertos por encima
de los 65 años de edad.
Caso clínico: Paciente masculino de 76 años de edad, concurre
con una adenopatía gigante supraclavicular izquierda, antígeno
prostático específico de 5 000 ng/ ml, sin otras manifestaciones
clínicas. Al examen físico se detectó: Nódulo no
doloroso, duro y fijo a planos profundos. La próstata era pétrea
y nodular. Las biopsias del ganglio arrojaron metástasis de un adenocarcinoma
de próstata, la de próstata, un adenocarcinoma poco diferenciado,
Gleason 8. Se observó adenopatías, metástasis para-aorticas
en los test de imagen. Efectuamos bloqueo androgénico total, comprobándose
una disminución considerable de su adenopatía supraclavicular
izquierda y de su antígeno especifico prostático a los 4 meses.
Compartimos nuestra experiencia en el manejo de esta forma clínica infrecuente
de presentación de un cáncer prostático.
Conclusiones: El debut de un cáncer prostático como una
adenopatía supraclavicular izquierda gigante es muy raro. La ablación
androgénica total favorece la evolución inicial de estos casos.
Palabras clave: Cáncer prostático; adenopatía supraclavicular
izquierda; nódulo de Virchow; bloqueo androgénico total.
ABSTRACT
Clinical Case: A 76-year-old male came to us with a left supraclavicular
giant adenopathy, prostate-specific antigen of 5 000 ng / ml, with no other
clinical manifestations. Upon examination of the nodule, it was painless, hard
and fixed. The prostate was stony and nodular. The lymph node biopsies showed
metastasis of a prostate adenocarcinoma, the prostate adenocarcinoma poorly
differentiated, Gleason 7. Adenopathies were observed para-aortic metastases
in the imaging tests. We performed total androgen blockade, verifying a considerable
decrease in his left supraclavicular adenopathy and his prostate specific antigen
at 4 months. We share our experience in the management of this uncommon clinical
presentation of prostate cancer.
Conclusions: The debut of prostatic cancer as a giant left supraclavicular
adenopathy is very rare. Total androgenic ablation favors the initial evolution
of these cases.
Keywords: Prostate cancer; left supraclavicular adenopathy; Virchow nodule; total androgenic block
INTRODUCCIÓN
El adenocarcinoma
prostático es la neoplasia maligna más frecuente mundialmente en hombres, superando
al cáncer pulmonar y de colon en algunos países. Alrededor de 90 % son descubiertos
por encima de los 65 años de edad.1
La presentación de este cáncer es muy variable en los países
donde se realiza cribaje para este cáncer. La forma asintomática
con títulos elevados de antígeno prostático específico
sérico es más frecuente, otras formas son manifestaciones urinarias
obstructivas bajas o síntomas sistémicos por metástasis
óseas, debido a invasión local de ganglios linfáticos regionales
o metástasis pulmonares. Sin embargo, las metástasis de un adenocarcinoma
de próstata en el cuello o ganglio supraclavicular izquierdo es extremadamente
raro.2 Por lo señalado, decidimos compartir los resultados del manejo
de esta infrecuente forma de presentación de un adenocarcinoma de próstata.
CASO
CLÍNICO
Paciente masculino
de 76 años de edad, natural de Zimbabue, que fue referido por Medicina
Familiar a nuestra consulta por presentar una gran adenopatía supraclavicular
izquierda y un antígeno especifico prostático de 5 000 ng/ml,
sin antecedentes patológicos ni otras sintomatología de importancia.
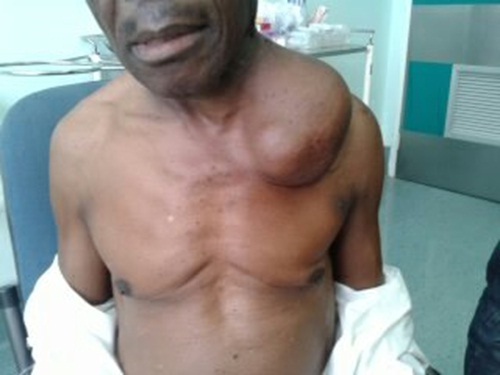
Al examen físico constatamos una adenopatía supraclavicular gigante,
aproximadamente 20,5 x 10,5 cm en la zona más ancha, fija a planos profundos
de consistencia dura y no dolorosa a la palpación (fig.1
y fig.2), no hallando otras adenopatías al examen.
Fig.1. Se observa una adenopatía supraclavicular izquierda de
gran dimensión.
Fig. 2. Vista superior de gran nódulo de Virchow.
El examen digital
de la próstata mostró una superficie irregular de tamaño
3 x 2 cm, de consistencia pétrea en ambos lóbulos sin surco
medio palpable. La biopsia de la adenopatía cervical reportó
que el tejido linfático estaba reemplazado totalmente por un crecimiento
de aspecto cribioforme, el cual es altamente predictivo de metástasis
de adenocarcinoma prostático.
Igualmente la biopsia doble sextante y eco-dirigida de próstata mostró
un adenocarcinoma poco diferenciado con puntaje de Gleason 8. En los estudios
de laboratorio no hallamos cambios significativos, solo en el PSA total
ya mencionado. Los estudios imaginológicos (ultrasonido de abdomen
y cuello; tomografía axial computarizada contrastada de tórax,
abdomen y pelvis), mostraron metástasis osteoblastias en la pelvis
ósea y adenopatías lumbares para-aorticas.
Por todo ello, se clasificó como un adenocarcinoma prostático
en estadio T2cN1M1c. Por lo cual le realizamos bloqueo androgénico
total con orquiectomia bilateral y acetato de ciproterona oral 200 mg/día.
A los 4 meses de seguimiento evolutivo, observamos una disminución
considerable del tamaño de la adenopatía tumoral supraclavicular
izquierda (fig. 3), buen estado general y disminución
del antígeno especifico prostático sérico (60ng/ml).
La función hepática se mantuvo dentro de límites normales
y se le disminuyó la dosis del bloqueo androgénico oral a
100mg/día para su seguimiento.
Fig. 3. Disminución de ganglio tumor al cuatro mes después de tratamiento con bloqueo androgénico.
DISCUSIÓN
La incidencia y mortalidad del cáncer de próstata es variable
en todo el mundo, con tasas de incidencia mayores en los países donde
efectúan el cribaje con el antígeno prostático específico.3-5
Particularmente encontramos datos limitados sobre la frecuencia y mortalidad
del cáncer de próstata en los países africanos.6-8
En África del Sur el cáncer de próstata fue el cáncer
masculino más común en todos los grupos de población, aunque
con diferencias entre estos grupos. La edad promedio en el momento del diagnóstico
fue de 68 años y 74 años al morir.9
Reportes indican que la incidencia de cáncer de próstata es más
alta entre hombres de origen africano en Norteamérica, con una mortalidad
por cáncer de próstata mayor entre hombres de origen africano
en el Caribe, así como el estadio y grado tumoral al diagnóstico
entre los habitantes del África subsahariana.10,11 Consideramos
que las diferencias se deben no solo a factores genéticos, tipo de alimentación,
socioeconómicos, sino también a las facilidades para la atención
médica.
Nosotros encontramos que el cáncer prostático confirmado por diagnostico
histológico es la segunda causa más frecuente de cáncer
en Mthatha.12,13 En Zimbabue14 el cáncer prostático
es mayor que los reportados en otros países en África, pero menos
frecuentes entre la población negra que los reportados en los Estados
Unidos de América, no obstante, en Zimbabue puede advertirse la ausencia
de programas de detección temprana de cáncer prostático.
La presentación inicial de una adenocarcinoma de próstata como
una masa supraclavicular izquierda es rara.15 Usualmente la afectación
de los ganglios linfáticos cervicales mayormente se debe a inflamación,
linfoma o metástasis de cáncer de estómago y otros, pero
raramente a metástasis de carcinoma prostático el cual afecta
a los ganglios linfáticos regionales y al hueso. Existen varias teorías
sobre el mecanismo de metástasis a los ganglios linfáticos supra
diafragmáticos de los canceres genitourinarios, entre ellos el más
aceptado es que las células cancerosas pueden alojarse en los ganglios,
cerca de la entrada del conducto torácico en la vena subclavia izquierda
por diseminación retrógrada, y favorecer la invasión de
los mismos en el cuello y supraclavicular; siendo reportadas entre el 0,4 %
al 1 % de todos los casos de cáncer prostático metastasico.16,17
En casos similares, la biopsia del nódulo de Virchow es imprescindible
para el diagnóstico. Al coincidir un valor elevado del antígeno
específico prostático en suero, independientemente de las características
de la próstata al examen físico, se procederá a realizar
la doble sextante biopsia ecodirigida de próstata, la cual confirmará
el diagnóstico y orientará en tratamiento y pronóstico.
Igualmente son valiosos los estudios imaginológicos.
Consideramos que a pesar de la buena evolución de este paciente, la biopsia
del nódulo de Virchow reportó la presencia de lesiones tumorales
de aspectos cribioformes y, además, su Gleason fue muy alto lo cual está
señalado que ensombrecen el pronóstico.18-24
Conclusiones
El debut de un cáncer prostático como una adenopatía supraclavicular izquierda gigante es muy raro. Hemos obtenido un buen control inicial de su cáncer prostático con la cirugía de ablación androgénica y terapia hormonal adyuvante, pero debemos continuar su tratamiento y evolución periódica.
Conflicto de
intereses
Los autores declaran que no existe conflicto de intereses.
REFERENCIAS
BIBLIOGRÁFICAS
1.
Álvarez-Blanco MA, Escudero-de los Ríos PM, Hernández-Toríz
N. Cáncer de próstata. RevMexUrol 2008;68(4):250-9.
2. Ferlay J, Soerjomataram I, Dikshit R, Eser S, Mathers C, Rebelo M, et al.
Cancer incidence and mortality worldwide: Sources, methods and major patterns
in globocan 2012. International Journal of Cancer. 2015 [citado Ene 2018];136:E359-E86.
Disponible en: http://www.ncbi.nlm.nih.gov/pubmed.
dx/doi:doi: 10.1002/ijc.29210
3. Chang F, Dávila S, Ovalles V, Mejías E, Rodríguez O,
Rodríguez R.
Adenopatía cervical como presentación de adenocarcinoma de próstata.
Actas UrolEsp. 2007 [citado Ene 2018];31(10)1193-95. Disponible en: scielo.isciii.es/pdf/aue/v31n10/v31n10a17.pdf
4. Global Burden of Disease Study 2013 Collaborators. Global, regional, and
national incidence, prevalence, and years lived with disability for 301 acute
and chronic diseases and injuries in 188 countries, 1990-2013: a systematic
analysis for the Global Burden of Disease Study 2013 [citado Ene 2018];22;386(9995):743-800.
Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/26063472
5. Rudan I, Campbell H, Marušic A, Sridhar D, Nair H, Adeloye D, et al.
Assembling GHERG: Could "academic crowd-sourcing" address gaps in
global health estimates? Journal of Global Health. 2015 [citado Ene 2018];5(1):010101.
Disponible en:
http://www.ncbi.nlm.nih.gov/pubmed dx/doi: 10.7189/jogh.05.010101
6. Center MM, Jemal A, Lortet-Tieulent J, Ward E, Ferlay J, Brawley O, et al.
International variation in prostate cancer incidence and mortality rates. European
Urology. 2012 [citado Ene 2018];61(6):1079-92. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed
dx/doi: 10.1016/j.eururo.2012.02.054
7. African Organization for Research and Training in Cancer, editor Cancer in
Africa: Bridging Science and Humanity AORTIC 2013; 21-24 November 2013. Durban,
South Africa: AORTIC; 2013.
8. Adeloye D. Without good data Africa will find it hard to fight non-infectious
diseases: The Conversation; 2014 [Citado Ago 2018]. Disponible en: http://theconversation.com/without-good-data-africa-will-find-it-hard-to-fight-non-infectious-diseases-31543
9. Chantal Babb, Margaret Urban, Danuta Kielkowski, Patricia Kellett. Prostate
Cancer in South Africa: Pathology Based National Cancer Registry Data (1986-2006)
and Mortality Rates (1997-2009) Prostate Cancer. 2014. [Citado Ene 2018]. Article
ID 419801. Disponible en: http://dx.doi.org/10.1155/2014/419801
10. Le Roux HL, Urry RJ, Sartorius B, Aldous C. Prostate cancer at a regional
hospital in South Africa: We are only seeing the tip of the iceberg. S. Afr.
j. surg. Cape Town Dec. 2015 [citado Ene 2018];53(3-4). Disponible en: https://www.ajol.info/index.php/sajs/article/view/129897
11. Kathleen F. McGinley, Kae Jack Tay & Judd W. Moul Prostate cancer in
men of African origin. Nature Reviews Urology. 2016;13:99-107.
12. Hsing AW, Yeboah E, Biritwum R, Tettey Y, De Marzo AM, Adjei A, et al. High
Prevalence of Screen Detected Prostate Cancer in West Africans: Implications
for Racial Disparity of Prostate Cancer. Journal of Urology. 2014 [citado Ene
2018];192(3):730-5. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed
dx/doi: 10.1016/j.juro.2014.04.017
13. Somdyala NIM, Parkin DM, Sithole N, Bradshaw D. Trends in cancer incidence
in rural Eastern Cape Province; South Africa, 1998-2012. International Journal
of Cancer. 2015 [citado Ene 2018];136(5):E470-4. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed
dx/doi: 10.1002/ijc.29224
14. Bustamante Sigarroa N, Mazwai L, Garcia Jordan M, Bustamante Salazar N,
Ordaz Fuentes Y. Cáncer Prostático en Transkei, SudAfrica. VI
Congreso Virtual Hispano-Americano de Anatomía Patológica. 2004.
[citado Ene 2018]. Disponible en:
www.VI conganat.uninet.edu, 7 March 2004
15. Ordaz Fuentes Y, Bustamante Salazar N, Bustamante Sigarroa N, Mazwai EL,
Garcia Jardon M. Tumores malignos en pacientes quirúrgicos en Transkei,
Sudafrica. VI Congreso Virtual Hispano-Americano de Anatomía Patológica.
2004. [citado Ene 2018]. Disponible en: http://
www.VI conganat.uninet.edu
16. Somdyala NI, Parkin DM, Sithole N, Bradshaw D. Trends in cancer incidence
in rural Eastern Cape Province; South Africa, 1998-2012. Int J Cancer. 2015
[citado Ene 2018];136(5):E470-4. Disponible en: http://dx/doi:10.1002/ijc.29224.
Epub 2014 Oct 3.
17. Chokunonga E. Cancer incidence in the African population of Harare. 2000
[citado Dic 2017]. Disponible en: http://
onlinelibrary.wiley.com/.../(SICI)1097-0215(20000101)85:1 %3C...
18. Wang HJ, Chiang PH, Peng JP, Yu TJ. Presentation of prostate carcinoma with
cervical lymphadenopathy: report of three cases. Med J. 2004;27(11):840-4.
19. Singh I. Advanced metastatic prostate cancer presenting as a huge abdominal
lump. Indian J Surg. 2003;65:279-80.
20. Vaughn C, Jaqua K, Meacham R, Vieira F. The presenting symptom of metastatic
prostate carcinoma: case of a large supraclavicular mass and review of literature.
International Journal of Otolaryngology and Head & Neck Surgery. 2013;2(5):207-10.
21. Dubhashi SP, Kumar H, Nath SR. Prostate cancer presenting as cervical lymphadenopathy.
Am J Case Rep. 2012 [citado Feb 2017];13:206-08. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed
22. Elabbady A, Kotb AF. Unusual presentations of prostate cancer: A review
and case reports. Arab Journal of Urology. 2013 [citado Feb 2017];11(1):48-53.
Disponible en: http://[www.ncbi.nlm.nih.gov/pubmed free article
23. Böttcher R, Kweldam CF, Livingstone J, Lalonde E, Yamaguchi TN, Huang
V, et al. Cribriform and intraductal prostate cancer are associated with increased
genomic instability and distinct genomic alterations. BMC Cancer 2018 [citado
Ene 2018];18:8. Disponible en: https://doi.org/10.1186/s12885-017-3976-z
24. Kweldam CF, Wildhagen MF, Steyerberg EW, Bangma CH, van der Kwast TH. Cribriform
growth is highly predictive for postoperative metastasis and disease-specific
death in Gleason score 7 prostate cancer. Mod Pathol. 2015; [citado Ene 2017];28(3):457-64.
Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/25189638
Fecha de recibido: 12/04/2018.
Fecha de aprobado: 19/06/2018.
Nelson Bustamante Sigarroa. Departamentos de Urología y Medicina Familiar ¨Nelson Mandela¨. Hospital. Mthatha, Provincia del Cabo del Este. África del Sur.